-
肾小球肾炎发病机制 编辑
该病主要是由于感染所诱发的免疫反应引起。多认为链球菌的胞浆或分泌蛋白的某些成分可能为主要致病抗原,诱发免疫反应后可通过循环免疫复合物沉积于肾小球而致病。或抗原种植于肾小球后在结合循环中的特异性抗体形成原位免疫复合物而致病。肾小球内的免疫复合物导致补体激活、中性粒细胞和单核细胞浸润,引发肾脏病变。
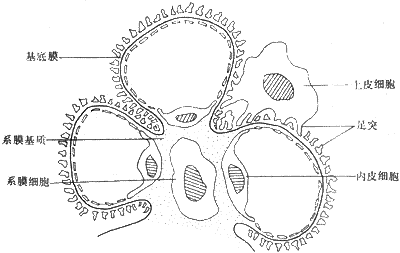
1.光镜检查 可见肾小球细胞成分增多,血管袢肥大,毛细血管腔有不同程度的阻塞,偶有小血栓形成。该病以内皮和系膜细胞增生为主,病理上成为毛细血管内增生性肾小球肾炎。部分患者以渗出性病变为主。病变严重的患者可见毛细血管袢断裂,形成小血栓。增生渗出的差别程度很大,轻的病变仅有系膜细胞增生,重者内皮细胞增生,阻塞毛细血管袢,更严重者可形成新月体。肾小管改变不明显,可有肾间质水肿,中性粒细胞、单核细胞浸润。
2、免疫荧光检查 可见IgG、补体C3为主的颗粒状物质沉积在毛细血管袢及系膜区。肾脏小血管及肾小管很少见免疫沉积物。
3.电镜检查 可见上皮下电子致密物形成驼峰及膜内沉积,驼峰为不规则的团块状沉积,与起病8周后逐渐淡化形成透亮区。
1.急性肾炎 多见于儿童,男性多于女性。通常于前驱感染后1--3周发病,病程平均为10天,少数患者可短于一周,也有长达3--4周。一般认为呼吸道感染者的潜伏期较皮肤感染者短。患者全身症状轻重程度不一,儿童常有头痛、食欲减退、恶心、呕吐、疲乏无力、精神不振、心悸气促,甚至发生抽搐。成人可无明显全身症状,或仅有食欲减退,疲乏无力。
2.血尿几乎全部患者均有血尿,约40%患者为肉眼血尿,均为肾小球源性血尿。尿色呈均匀的棕色或洗肉水色,在酸性尿中呈将油样,一般无明显尿路刺激症状。血尿可持续数月,大多数在1年内痊愈。
3.蛋白尿患者可伴有轻中度蛋白尿,一般为0.5--3.5g/d,约20%患者的蛋白尿为3.5g/d,多预后不良。
4.水肿 常为起病早期症状。大部分患者有水肿症状,典型表现为晨起眼睑水肿,可伴有下肢水肿,严重时可有全身水肿。
5.高血压大约80%患者出现一过性高血压。常为中等程度,与水钠潴留有关,经过利尿后可恢复正常。少数患者可出现严重高血压出现头痛、头晕、失眠,少数严重者可发生高血压脑病。
6.少尿大部分患者起病时尿量少于500ml/d。一般2周后尿量可逐渐增加。少数患者可发展为无尿,提示可能为新月体肾炎。
7.肾功能损伤 患者起病早期由于肾小球滤过率降低,钠水潴留而导致尿量减少。少数患者甚至出现少尿,肾小球滤过功能减退,如肌酐清除率或尿素清除率呈中度至显著降低,表现为轻度氮质血症。少数患者于1--2周后随着尿量的增多,肾小球功能可逐渐恢复正常。仅有极少数患者表现为急性肾功能衰竭。
8.实验室检查 患者血沉增快,可有轻度正色素、正细胞性贫血。在急性链球菌感染后肾炎时血清抗链球菌溶血O(ASO),抗链激酶(ASK)及抗脱氧核糖核酸酶往往升高。绝大部分患者(80%--95%)血清C3及总补体浓度降低,多数于8周内恢复正常。少数患者持续降低,提示肾小球病变仍在进展。C3持续降低,不恢复正常,而尿蛋白不消失,应考虑系膜毛细血管性肾炎或其他系统性疾病。部分患者血清冷球蛋白增高,纤维蛋白原,纤维蛋白溶酶及凝血因子VIII增高。
急性肾炎的治疗原则是解除患者的急性症状,预防和控制并发症,纠正异常的生理变化。特别需注意急性心力衰竭及高血压脑病等危及生命的并发症。
1.一般治疗 包括休息、饮食等方面,可内服中药 陈.氏肾炎方。
2.治疗感染灶 急性肾炎时对链球菌感染引起者是否应使用抗生素,意见未完全一致。很多学者认为咽拭子溶血性链球菌培养阳性的急性肾炎患者应使用抗生素治疗,某些学者主张全部患者均使用10天为一疗程的青霉素。对青霉素有过敏者则改用红霉素。反复发作的慢性扁桃体炎,待病情稳定后可考虑做扁桃体摘除。
3.对症治疗 一般认为轻度高血压可不使用降压药,儿童舒张压大于100mmHg或成人舒张压大于110mmHg时,应及时使用降压药。降压药一般采用利尿药,钙离子通道拮抗剂,β受体阻滞剂及血管扩张剂。轻中度水肿无需治疗,限制钠盐及水的摄入,卧床休息即可。高度水肿应使用利尿剂,常用利尿剂药物有噻嗪类利尿剂,襻利尿剂。
4.透析治疗 少数患者发生急性肾功能衰竭而有透析指征时,应及时给予血液透析治疗,帮助患者度过急性期。
5.祖国医学对急性肾小球肾炎的治疗 急性肾小球肾炎属于祖国医学外感肿证的范畴,其病因与风、寒、湿、热、毒有关,治疗上针对表邪,水湿,清热3个环节。
合理摄入蛋白质
可以根据患者的病情来制定合理的摄入量,若病人有肾功能不全、氮质血症时,应限制蛋白质摄入,如尿素氮超过60mg%时,每日蛋白质供给量以公斤体重0.5克摄入,并采用牛奶、鸡蛋等高生物价蛋白质,以减轻肾脏排泄氮质的负担;这样才能对疾病的治疗起到一个很好的控制作用。
控制食盐摄入
尤其是对于那些出现了水肿的患者们。少盐是指每日食盐摄入量低于3克;无盐是指每日膳食中不加食盐,也不食用含食盐食物;少钠食是指每日膳食含钠量最高不超过1000毫克,除食盐外,含钠高(如碱)的食物也要加以控制。如何正确的制定一个好的使用量对于患者来说是很重要的。
避免含钾量高的食品
控制高钾食物的摄入量对于疾病病情能起到很好的抑制作用。如水果及各种果汁等。日常饮食要保证富含维生素A、B族维生素、维生素C的食物供给,只有合理的饮食习惯和健康的饮食行为才能确保患者不增加肾脏负担。
1、尿常规检查:慢性肾小球肾炎患者出现轻度或者中度蛋白尿,还伴有血尿,需要进行尿常规检查,来确定蛋白尿的严重程度如何 。
2、肾功能检查:患者在发病后内生肌酐清除率和酚红排泄功能减弱,尿浓缩功能下降,就要做肾功能检查来确定肾功能的受损害程度。
3、血液检查:慢性肾小球肾炎早期症状不明显,就要进行血液检查来确定患者的病情发展情况。
1.水肿:早期出现在眼睑、足踝部位,随病情发展,水中也在逐步扩大,甚至出现腹水、胸水。
2.高血压症状:高血压也是肾小球肾炎患者多见的症状。由于肾脏功能受损,导致水钠滞留在人体内,形成高血压。
3.少尿或无尿:24小时尿量少于400ml称少尿,少于100ml称无尿。若患者出现少尿或无尿,应紧急找医生诊治,因少尿肾脏已不能从尿液中排出人体的代谢废物及毒素,无法调节体内水、电解质平衡。
4.血尿:一般认为肉眼血尿多见于结石、肿瘤等,镜下血尿多为肾小球疾病引起。
5.多尿及夜尿:每天尿量超过2500m1称多尿。多尿是肾小管浓缩功能不全的表现。夜尿不应多于750m1,日、夜尿量的比例为2~3:l,夜尿多也是肾小管功能减退的表现,应去医院检查尿比重及尿渗透浓度。
一、规律生活。许多人,尤其是年轻人,工作压力大且夜生活多,过度的劳累常可导致慢性肾小球肾炎的发生。所以平时一定要合理的安排生活作息制度,做到起居有节,保持愉快乐观的态度与心情。可在工作之余适当参加体育运动,这将对提高自身的抵抗力有很大的帮助。
二、科学饮食。天南地北的特色饮食是街头巷尾吸引人关注的焦点,为防止肾脏病变的发生,日常饮食要注意避免高蛋白饮食,保证食品安全,可以多吃一些新鲜的瓜果或者是天然食品,控制脂肪的摄入,对较为肥胖的患者需采取合理的减肥手段,宜以清淡为主,少食过于对肾脏具有刺激性的食物。
三、预防感染。天气寒冷,日常饮食、生活卫生不注意等因素常会导致细菌或病毒感染。尤其是专家多次提到的上呼吸道感染、无症状性菌尿、流感、咽喉炎、气管支气管炎等,都可能使患者的慢性肾小球肾炎症状程度加重。所以肾病专家强调要减少机体感染的几率,防止受冷着凉,预防感冒、化脓性扁桃体炎等疾病的发生,一旦发现有感染病的出现,需给予及时彻底的治疗。药物选择需根据医生指导,尽量避免对肾脏有毒性药物的使用。
预防慢性肾小球肾炎的措施,在日常生活中除了要做好上述的预防措施外,还要注意增加疾病知识,掌握慢性肾小球肾炎的表现症状,从而才可在疾病初期有效发现病情。由于慢性肾小球肾炎的发病常以隐袭为特点,因此,做好自身身体的定期检查尤为重要。
1.急性充血性心力衰竭:这是急性肾小球肾炎的常见并发症之一,特别是哪些在儿童急性肾炎患者,急性左心衰竭可成为急性小球肾炎的首要症状,若不及时对其进行诊断以及抢救的话,会导致患儿死亡。若患者出现突发的咳嗽、气促以及胸闷等症状时,应及时就医。由于儿童的表达能力较低,家长需注意随时观察孩子变化 。
2.高血压脑病:高血压的出现让急性肾小球肾炎患者的病情雪上加霜。血压升高则可导致高血压脑病,常见症状为剧烈头痛及呕吐,然后会出现意识模糊、视力障碍、嗜睡、同时还会发生惊厥或者是癫痫样发作等症状;当患者的血压得到有效控制之后,上面所说的症状便会迅速好转或者是消失,没有后遗症。定期的测量血压是急性肾小球肾炎患者所必需做到的,可帮助及早发现血压变化。
3.继发性细菌感染:急性肾小球肾炎患者的身体较为虚弱,因为患者的机体抵抗力下降所以便很容易继发感染,最常见的是肺部和尿路感染,此时应及时治疗,以免加重病情。当天气逐渐转寒的时候患者一定要及时的做好防寒保暖措施,避免感冒等上呼吸道感染的出现。