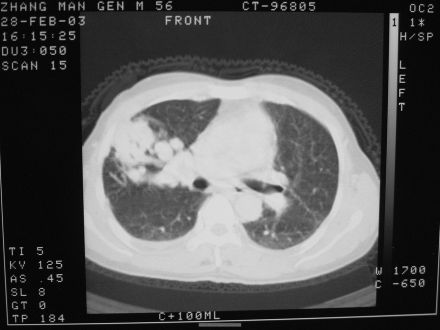
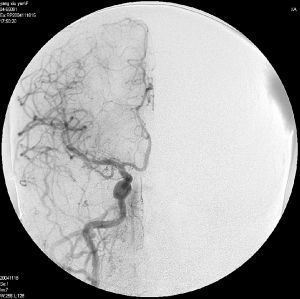
-
介入放射学 编辑
中文名:介入放射学
外文名:InterventionalRadiology
性质:边缘性学科
提出:1967年
简介
介入放射学是在影像诊断学、选择或超选择性血管造影、细针穿剌和细胞病理学等新技术基础上发展起来的。它包括两个基本内容:①以影诊断学为基础,利用导管等技术,在影像监视下对一些疾病进行非手术治疗。②在影像监视下,利用经皮穿剌、导管等技术,取得组织学、细菌学、生理和生化资料,以明确病变的性质。
可以这样理解:介入放射学是在影像医学的引导下,为现代医学诊疗提供了新的给药途径和手术方法。与传统的给药途径和手术方法相比较,具有更直接有效、更简便微创。
我国发展
介入放射学是近80年代初传入我国,并迅速发展起来的一门融医学影像学和临床治疗于一体的新兴边缘学科,涉及人体消化、呼吸、骨科、泌尿、神经、心血管等多个系统疾病的诊断和治疗。尤其对以往认为不治或难治的病症(各种癌症、心血管疾病),介入开拓了新的治疗途径,且简便、安全、创伤小、合并症少、见效快。它是在影像学方法的引导下采取经皮穿刺插管,对患者进行药物灌注、血管栓塞或扩张成形等"非外科手术"方法诊断和治疗各种疾病。由于其在疾病诊疗方面拥有传统的内、外科学不具备的(具有微创性;可重复性强;定位准确;疗效高、见效快;并发症发生率低;多种技术的联系应用简便易行)等独有特点,在现代医疗诊治领域已迅速确立其重要地位。在一九九六年十一月国家科委、卫生部、国家医药管理局三大部委联合召开"中国介入医学战略问题研讨会"正式将介入治疗列为与内科、外科治疗学并驾齐驱的第三大治疗学科,称之为介入医学(Interventional Medicine)。可以预见,随着介入医学的不断发展,该学科将会象内科、外科等临床学科一样,细分为神经介入科、心脏介入科、消化介入科等。
国外
在国外始于60年代,大多是在Seldinger穿刺插管技术的基础上发展而来,目前它不但用于血管系统疾病和出血的治疗,并广泛用于其他系统多种疾病的诊断和治疗。(1)最早Lussenhop和Spence在X线引导下应用导管栓塞了一例AVM。
(2)1964年 Dotter和 Judkin推出一种经皮穿刺共轴扩张导管系统,扩张周围血管直到血管再通,但由于并发出血和栓塞机会多,没能推广应用。
(3)1973年 Gruntzing发明双腔带囊扩张导管,达到扩张狭窄血管的目的,从而使经皮腔内血管成形术(PTA)得到发展。
(4)在心脏介入治疗方面,1966年 Rashkind创导心房间膈开口术,1967年 Postmann应用PDA关闭术,20年来发展到治疗 ASD、 VSD关闭术,肺动脉瓣狭窄扩张,肺 AV瘘栓塞等。
(5)在治疗肿瘤方面,1972年Rosch对肝、肾恶性肿瘤进行栓塞,70年代 Maddison和 Spigos对脾进行部分栓塞治疗脾亢。
(6)1969年 Kaude经皮肝穿作胆道外引流,1978年 Hoevels作胆道内外引流及内支架治疗胆道狭窄。
(7)1970年 Christoffersen和1972年 Oscarson在X线或CT、超声引导下行实质脏器的细针穿刺活检,脓肿引流等。
国内
(1)1973年上海第一医学院中山医院在国内首先报道经皮穿刺插管术行选择性冠状动脉造影的试验。
(2)1978年上海华山医院赵伟鹏和陈星荣报告应用国产穿刺针,导管做肾动脉造影。
(3)1982年上海华山医院首先报告PVA治疗一例股动脉狭窄。
(4)1983年北京宣武医院报告10例应用PTA治疗肾动脉狭窄。
(5)1986年天津医学院附属医院、阜外医院、中国医大武汉第三医院报告应用双腔气囊治疗肾动脉狭窄。
(6)1980—1985年上海华山医院报告肾动脉栓塞治疗肾癌,中山医院林贵应用不同栓塞剂栓塞肝、肾动脉的试验研究,武汉医学院冯敢生等应用中药白芨作栓塞剂的试验研究,他们的研究开创了介入放射学的祖国传统医学相结合的新途径。林贵、孙大、彭勃等报告肝动脉栓塞治疗肝癌,动脉栓塞治疗脾亢及超选择颈外动脉栓塞术等。
(7)1981年上海中山医院,第三人民医院报导经皮穿刺胆道造影及胆汁外引流(PTCD)1985年报导经皮插管引流治疗腹腔脓肿,肝脓肿,肾盂引流及经T管网篮取石等。
(8)1984—1986年报告在X线,B超,CT引导下经皮穿刺活检术,对单纯依靠影像难以确诊的病变提供了病理学证据。
(9)白求恩国际和平医院1978年开始做选择性腹腔动脉造影,同年开展了支气管动脉栓塞治疗大咯血,是国内开展较早的单位之一。
介入放射学治疗70年代后在国外十分风行,形成了放射学的新领域。近几年来,在我国也正在崛起,并在肿瘤治疗上发挥着积极的作用,成为不可缺少的新的治疗方法。现常用的方法如下:
(1)经动脉灌注抗癌药物 由动脉内注入抗癌药物,使肿瘤内药物浓度比一般周围静脉给药要高得多,使疗效明显提高,而全身不良反应明显减轻。它适用于治疗肝癌、肺癌,也用于治疗头颈部肿瘤、胃癌、胆管肿瘤、胰腺癌、盆腔肿瘤及四肢恶性肿瘤。
(2)动脉栓塞疗法 将导管插入肿瘤的供血动脉内,选择适当的栓塞剂,填塞供血动脉,截断瘤体的血液供应,使瘤体梗死。它适用于肝、肾以及盆腔肿瘤的治疗,也适用于肿瘤所致的出血紧急治疗。
(3)经导管减压术 它主要用于缓解肿瘤对胆管或尿道的压迫所造成的梗阻症状。由于此法比外科手术创伤小,尤其适用于年老体弱的患者,因而受到较广泛的应用。
简述
介入放射学按目的可分为介入诊断学和介入治疗学;按技术可分为:血管性介入放射学(药物灌注;栓塞技术;成形支架;滤器技术等)和非血管放射介入学(穿刺活检;引流技术;异物取除;腔道支架等);按临床应用范围可分为肿瘤介入放射学、非肿瘤介入放射学、神经介入放射学等等。虽然CT、MR、B超对某些血管病已具有诊断价值,但血管造影仍是诊断的金标准,尤其辨别出血管动脉、细小血管病变和血流的动态观察等仍然不可被替代。在某些血管病、肿瘤的治疗上介入治疗已成为首选,如肾动脉狭窄,肝癌的治疗等。特别是对血管外一些管道狭窄性病变的开通如食管、胆管、气管、泌尿系狭窄甚至鼻泪管狭窄都有明显疗效。介入放射学的技术分类
一、血管介入放射学
亦称介入性血管造影学(Interventional Angiography),是指在诊断性血管造影的同时,自导管向血管管腔内注射药物或某些物质或施行某种措施,以达治疗目的。常用血管介入技术有三种。
1、血管内灌注药物治疗
(1)血管收缩治疗 经导管向有关动脉内滴注加压素,以控制胃肠道出血,例如食道胃静脉曲张出血、胃粘膜弥漫性出血及结肠憩室出血等等。
(2)肿瘤化疗 导管留置于供应肿瘤的动脉,滴注化疗药物,使局部用药浓度加大,避免或减轻化疗引起的全身反应。
2、经导管血管栓塞法(Transcatheter embolization)
经原血管造影的导管或特制的导管,将栓塞物送至靶血管内,一是治疗内出血如外伤性脏器出血、溃疡病、肿瘤或原因未明的脏器出血。另一是用栓塞法治疗肿瘤,因肿瘤循环部分或全部被栓塞物阻断,以达控制肿瘤之生长,或作为手术切除的一种治疗手段;亦可用于非手术脏器切除,例如注射栓塞物质于脾动脉分支内,即部分性脾栓塞,以治疗脾功亢进,同时不影响脾脏的免疫功能。
常用的栓塞物质如自体血凝块、明胶海绵、无水酒精、聚乙烯醇、液体硅酮、不锈钢圈、金属或塑料小球及中药白芨等。
3、经皮腔内血管成形术(Percutaneous transluminal angioplasty,PTA)
60年代开始应用于动脉,使狭窄的血管扩张,70年代研制双腔气囊导管成功后,得到广泛应用,多用于髂、股、腘动脉及肾动脉。肾动脉PTA(或PTPA)多用于肾源性高血压,使狭窄肾动脉扩张,从而降低血压。PTA亦可用于冠状动脉,称为经皮腔内冠状动脉成形术(Percutaneous transluminal coronary angioplasty,PTCA),使硬化的冠状动扩张,以达到治疗冠心病的目的。PTA使用的导管为带胶囊的双腔导管,将胶囊段置于狭窄血管处,囊内注入含有造影剂的液体,加压至3~6个大气压,每次持续10—15o。加压可重复3~4次,多数能使狭窄血管达到扩张的效果。
PTA多用于动脉粥样硬化性狭窄的血管,其机理是粥样斑块受压,内膜和中层撕裂、伸展,使管腔增宽。其他原因的血管狭窄,如多发性大动脉炎,先天性血管狭窄,有时也可用PTA治疗。
二、非血管性介入放射学
1、经皮穿刺活检(Percutaneous needle biopsy,PNB)
使用细针(22~23号,外径0.6~0.7mm)经皮直接穿刺身体各部位病变区,由于针头有特殊装置,便于取出病变的活检标本。也可用细针直接抽吸病变的组织碎块,再作活检。
胸部PNB用以诊断肺脏、纵隔和胸壁病变,对肺内球形病籵及纵隔包块的定性诊断有重要意义,准确率可达85%。较常见的并发症为气胸、出血、但用细针的并发症甚少,腹部PNB应用较多,肝、胆、胰、脾、肾及腹后壁包块均可,诊断准备性亦高;骨骼穿刺须用较粗骨穿针,可诊断骨肿瘤。此外还用于穿刺甲状腺肿块,眶内肿块等等。
为保证针刺安全到达待查病变处,须用电视荧屏、CT、B超、及有关造影检查,以便指引穿刺方向。
2、经皮穿刺引流
(1)经皮肝穿胆道引流(Percutaneous transhepatic choledochus drainage,PTCD或PTD)由于恶性(如胆管癌、胰头癌)或良性(如总胆管结石)病变,引起肝外胆道梗阻,临床出现黄疸。PTCD可行胆道内或胆道外胆汁引流,故而缓解梗阻,减轻黄疸,为根治手术提供有利条件。行PTCD前需先做经皮肝穿胆管造影(Percutaneous transhepatic),确定胆管梗阻的部位、程度、范围与性质。PTCD有内外引流之分,通过PTC的穿刺针引入引导钢丝,而后拔出穿刺外地,沿引导钢丝送进末段有多个侧孔的导管,导管在梗阻段上方的胆管内,其内口亦在该处,胆汁经导管外口连续引流,是为外引流;若导管通过梗阻区,留置于梗阻远端的胆管内或进入十二指肠,胆汁则沿导管侧孔流入梗阻下方的胆管或十二指肠,是为内引流。
(2)经皮肾穿肾盂造瘘术(Percutaneous transrenal pyelotomy) 主要用于尿路梗阻引流,也可利用造瘘术的导管将肾盂或输尿管内结石向下推移,送至膀胱排出。造瘘术方法同上,使用细针经皮穿肾,进入肾盂,先做经皮顺行肾盂造影(Percutaneous antigrade pyelography)观察尿路形态、狭窄或梗阻部位及其程度,而后沿穿刺针送进引导钢丝,再将导管插入,留置于肾盂内。
按临床应用分类
1、血管性疾病:
(1)PTA +Stent治疗血管狭窄。
(2)溶栓+PTA和(或)Stent治疗血管狭窄。
(3)应用栓塞材料,钢圈,内支架治疗动脉瘤、AVM、动静脉瘘,血管性出血。
(4)应用穿刺术+PTA+Stent治疗门脉高压症,布加氏综合症。
(5)应用栓塞术或血管加压素治疗胃肠道血管出血。
2、心脏疾病:
(1)应用闭合伞治疗ASD、VSD。
(2)应用钢圈或粘堵剂治疗PDA。
(4)应用PTA+Stent治疗冠状动脉狭窄。
(5)射频消融治疗心动过速。
3、肿瘤:
(1)选择性肿瘤供血动脉灌注化疗+栓塞治疗恶性肿瘤。
(2)经皮穿刺注入无水酒精、沸水治疗恶性肿瘤。
(3)应用栓塞术治疗海绵状血管瘤,蔓状血管瘤,子宫肌瘤,骨肉瘤,鼻咽部纤维血管瘤等。
(4)热消融治疗肝癌,肺癌。
4、非血管性疾病:
(1)应用PTA+Stent或单纯PTA治疗消化道,泌尿道、胆道、气道、鼻泪管狭窄。
(2)应用栓塞术或经输卵管注入硬化剂治疗宫外孕。
(3)应用扩张术治疗输尿管狭窄。
5、穿刺活检术:
应用特制穿刺针抽吸或取组织进行病理检查。
按所应用的设备分类
1. 在X线透视引导下。
2. 在CT引导下。
3. 在B超引导下。
4. 在MRI引导下。
介入放射学诊疗范围:一、全身各部位血管造影;二、各类肿瘤的治疗:如肝癌、肺癌、食管癌、肾癌、胰腺癌、各种转移性肿瘤及妇科肿瘤、骨肿瘤等;三、肝血管瘤栓塞术和肝、肾囊肿、脓肿抽吸硬化术;四、各种动脉瘤、血管畸形的栓塞治疗及血管闭塞性疾病PTA或支架置入;五、非血管性管腔狭窄:食管良恶性狭窄、胃肠吻合口狭窄、胆道梗阻支架置入;六、子宫肌瘤、宫外孕、输卵管阻塞引起的不孕症;七、各系统病变经皮细针穿刺活检;八、其它:股骨头坏死、脾功能亢进、消化道出血、妇产科急性大出血、支气管扩张大咯血、腔静脉滤器植入(预防或治疗肺梗塞)。
器械
各种特制导管、导丝、穿刺针、血管鞘、球囊、活检针。
材料
内支架、栓塞材料(水剂,粘胶,明胶海绵,真丝线段,各种特制微颗粒如PVA,可脱性球囊,钢圈等)、滤器、引流导管。
1、介入治疗技术的规范化问题。
2、国产介入相关的器械,器具不能适应临床工作和发展的需要,主要依靠进口。
3、介入治疗的学术和专业水平在各地发展不平衡。
4、面临微创外科(minimally invasive surgery)的挑战。
纵观我国介入放射学的发展历程,可谓起步较晚,但发展迅速。据估计,我国几乎所有的省、市、自治区已有不同程度地开展了介入治疗工作。从介入治疗的数量和专业队伍看,以腹部、胸部介入治疗最多(约占2/3),心血管和神经系统次之,其他各系统、部位的工作则较少。
同时,血管性介入治疗又远多于非血管性工作。当前介入治疗技术已广及全身各系统的多种疾病和病变,故可概括为介入医学,它将成为同内科、外科并列的三大诊疗技术,而且具有广阔发展前景。

作 者:郭启勇
出版社: 人民卫生出版社
出版时间: 2010年8月1日
开本: 16开
定价: 32.00元
内容简介
《介入放射学(第3版)》内容简介:随着医学的发展,医学教育及医疗人才的培养越来越体现出其重要意义,这也是医学可持续发展的基石。医学教材的编写是提高医学教育水平、强化医学人才培养的重要手段。随着医学分科越来越细致化、专业化,各领域医学分支均需要相应的教材来保证并促进自身的进步,正是基于这样的精神,2000年第1版《介入放射学》教材编写完毕,在10余年来得到了广大读者的大力支持,达到了使学生掌握基础理论、基本知识和基本技能的目的,促进了介入放射学教育自身及本领域医疗人才的迅速发展。
介入放射学是在影像诊断领域里发展速度最快的一个学科,也是医学领域里发展速度最快的学科之一,10年来,介入放射学得到了长足的发展,相关的技术、理念也随之不断完善和发展。本书总结了第1版教材的成功经验,在详尽介绍了介入放射学相关器材、药物,尤其是近年来得到广泛应用的全新器材和药物的基础上,继续将穿刺引流术、血管栓塞及灌注术、管腔成形术作为三大基础介入放射学治疗技术进行阐述,着重介绍各种介入方法的概念、具体操作方法、适应证、并发症和临床应用,即使学生掌握操作要领,又能灵活运用这些方法去解决临床具体问题。同时介绍了一些值得尝试的新方法,进一步开拓读者的视野。体现了医学教材“思想性、科学性、先进性、启发性和适用性”辨证统一的指导思想。
图书目录
第一章 总论
第一节 介入放射学的发展简史
一、世界介入放射学发展简史
二、我国介入放射学发展简史
第二节 介入放射学所需器材
一、影像监视设备
二、使用器材
第三节 介入放射学使用药物
一、血管收缩与扩张药物
二、止血与抗凝、溶栓药物
三、抗肿瘤药物
第四节 栓塞物质
一、生物栓塞物质
二、海绵类
三、簧圈类
四、可脱落球囊
五、组织坏死剂
六、微粒、微球、微囊类
七、碘油
八、中药类
九、物理因素
十、黏胶类
第五节 介入放射学的分类与范畴
一、按照介入放射学方法分类
二、按照治疗领域分类
三、介入放射学的范畴
第六节 介入放射学地位与未来
一、在放射学界的地位
二、在医学界的地位
第二章 经皮穿刺引流术
第一节 器材与操作技术
一、器材
二、操作方法
第二节 适应证和禁忌证
一、适应证
二、禁忌证
第三节 不良反应及并发症
第四节 临床应用
一、胆道梗阻
二、泌尿道梗阻
三、肾囊性病变
四、肝脓肿
五、腹腔和盆腔脓肿
第三章 经导管血管栓塞与灌注术
第一节 经导管血管栓塞术
一、栓塞术的治疗机制
二、栓塞器材及栓塞物质
三、操作技术
四、适应证和禁忌证
五、栓塞反应及并发症
六、临床应用
第二节 经导管药物灌注术
一、基本原理
二、器材与方法
三、IAI中常用化疗药物
四、临床应用
第四章 经皮经腔血管成形术
第一节 治疗机制
一、球囊血管成形术机制
二、支架血管成形术机制
第二节 器材与操作技术
一、球囊血管成形术器材与操作技术
二、支架血管成形术器材与操作技术
第三节 适应证与禁忌证
一、球囊血管成形术的适应证与禁忌证
二、支架血管成形术的适应证与禁忌证
第四节 不良反应与并发症
一、球囊血管成形术的不良反应与并发症
二、支架血管成形术的不良反应与并发症
第五节 再狭窄与防治
一、球囊血管成形术的再狭窄
二、支架血管成形术的再狭窄
三、血管成形术后再狭窄的防治
第六节 临床应用
第七节 其他血管成形术简介
一、经皮激光血管成形术
二、经皮机械性动脉内膜切除术
第五章 非血管管腔成形术
第一节 治疗机制
一、气道成形术
二、消化道成形术
三、胆管成形术
四、尿道成形术
五、输卵管成形术
第二节 器材与操作技术
一、非血管管腔成形术所需器材
二、操作技术
第三节 适应证和禁忌证
一、气道成形术适应证与禁忌证
二、消化道成形术适应证与禁忌证
三、胆道成形术适应证与禁忌证
四、尿道成形术适应证与禁忌证
五、输卵管再通术适应证与禁忌证
第四节 不良反应及并发症
一、气道成形术并发症
二、消化道成形术并发症
三、胆道成形术并发症
四、尿道支架并发症
五、输卵管再通术并发症
第五节 临床应用
一、食管狭窄
二、气管支气管狭窄
三、胃、十二指肠支架术
四、结肠、直肠支架术
五、胆管狭窄
六、输卵管阻塞
七、前列腺段尿道支架术
第六章 其他介入治疗技术
第一节 经皮异物取除术
一、经皮心血管腔内异物取除术
二、经皮软组织内异物取除术
第二节 下腔静脉滤器的置放
一、概述
二、常用滤器
三、腔静脉滤器的选择
四、操作方法与注意事项
五、临床应用
第三节 脊柱良恶性疾病的介入治疗
一、腰椎间盘突出症的介入治疗
二、经皮椎体成形术
三、经皮椎体后凸成形术
第七章 肿瘤介入及综合治疗
第一节 原发性肝癌
一、概述
二、病因与病理
三、临床表现与诊断
四、肝癌的介入治疗
五、肝癌并发症的介入治疗
六、其他综合治疗
第二节 胆管癌
一、概述
二、病因与病理
三、临床表现与诊断
四、胆管癌的介入治疗
第三节 肝血管瘤
一、概述
二、病因与病理
三、临床表现与诊断
四、肝血管瘤的介入治疗
第四节 子宫肌瘤
一、概述
二、病因与病理
三、临床表现与诊断
四、子宫肌瘤的介入治疗
一、概述
二、器械
三、应用范围
四、常见临床应用
第八章 周围血管疾病的综合介入治疗
第一节 主动脉疾病的介入治疗
一、主动脉狭窄扩张术
二、主动脉瘤血管腔内修复术
第二节 肾动脉疾病的介入治疗
一、临床简介
二、适应证与禁忌证
三、介入治疗技术
四、疗效
五、并发症及其防治
第三节 下肢动脉闭塞性疾病的介入治疗
……
第九章 神经系统疾病的综合介入治疗
第十章 肝硬化的综合介入治疗
第十一章 介入诊断学
名词索引