-
舒巴坦 编辑
舒巴坦(SulbaCTam),为不可逆的竞争性β-内酰胺酶抑制剂,对革兰阳性及阴性菌(除绿脓杆菌外)所产生的β-内酰胺酶均有抑制作用。单独应用对淋球菌和脑膜炎球菌的周围感染有效;舒巴坦与氨苄西林、头孢哌酮、哌拉西林、美洛西林等联合治疗敏感细菌所致的呼吸道、尿路、妇产科、腹腔内、皮肤软组织、眼耳鼻喉科和骨关节感染以及败血症、脑膜炎等。目前中国生产的舒巴坦产品主要为供静脉或肌内注射用的氨苄西林/舒巴坦钠联合制剂(unasyn)。
药品名称:舒巴坦
外文名称:Sulbactam
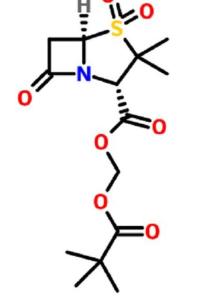
舒巴坦为人工合成的不可逆的竞争性β-内酰胺酶抑制剂,本身的抗菌活性弱,略强于克拉维酸,单用时仅对淋球菌和不动杆菌属有杀菌作用。它对革兰氏阳性菌和革兰氏阴性菌生产的绝大多数β-内酰胺酶有强大的抑制作用,但对金属β-内酰胺酶无效。舒巴坦与青霉素类或头孢菌素类药物联用,一般可以出现明显的协同作用,极大地提高了前两者的抗菌活性,也扩大了抗菌谱。
本品由合成法制取,为不可逆性竞争型β-内酰胺酶抑制剂。可抑制β-内酰胺酶Ⅱ、Ⅲ、Ⅳ、Ⅴ等型酶(对Ⅰ型酶无效)对青霉素、头孢菌素类的破坏;与氨苄青霉素联合应用可使葡萄球菌、卡他球菌、奈瑟球菌、嗜血杆菌、大肠杆菌、克雷白杆菌、部分变形杆菌以及拟杆菌等微生物对氨苄青霉素的最低抑菌浓度(MIC)下降而增效,并可使产酶菌株对氨苄青霉素恢复敏感;而单独应用则仅对奈瑟球菌(淋球菌、脑膜炎球菌)有抗菌作用。在消化道吸很少,注射后很快分布到各组织中,在血液、肾、心肺、脾、肝中的浓度均较高,主要经肾排泄、尿中有很高浓度,正常人脑组织中浓度甚低,半衰期<1时。
舒巴坦/氨苄西林不能口服给药,其复方制剂(舒巴坦:氨苄西林=1:2)可用于静脉注射、静脉滴注或肌内注射。静脉注射时间至少3分钟,静脉滴注15~30分钟,肌内注射应作深部肌注,配以0.5%利多卡因溶解可减少疼痛。成人每日剂量(以下均为两者联合剂量)为1.5~12g,分为每6小时或8小时给药1次,自舒巴坦0.5g及氨苄西林1g,至舒巴坦4g及氨苄西林8g。对不甚严重的感染可每12小时给药1次。儿童、婴儿和新生儿每日剂量按体重150mg/kg,分为每6~8小时给药1次。舒巴坦的每天剂量不能超过4g。病情严重者(如脑膜炎)可增加氨苄西林,但不增加舒巴坦剂量。早产儿和1周的足月新生儿,给药间期一般为12小时,每天相当于舒巴坦50mg/kg和氨苄西林100mg/kg。
为预防外科手术感染,在诱导麻醉时予以舒巴坦/氨苄西林联合制剂1.5~3g,必要时每6小时重复一次,至24小时为止。
注射用舒巴坦-氨苄西林0.75g(含舒巴坦0.25g+氨苄西林0.5g)
氨苄青霉素和本品以2:1的比率联合应用,肌注,一次0.75g(其中本品为0.25g),一日2-4次;静注或静滴,一次1.5g,一日2-4次。
(1)交叉过敏反应:舒巴坦/氨苄西林禁用于对青霉类抗生素过敏者。
(2)舒巴坦/氨苄西林可透过胎盘到达胎儿,母乳中亦含有本品,虽其在孕妇、乳妇的应用尚无问题发生的报告,但应用时仍须权衡利弊。
(3)肾功能减退病人应用本品时须适当减量;肾功能正常者每6小时给药一次,舒巴坦和氨苄西林各0.5g;肾小球滤过率为每分钟15~30ml、5~14ml和<5ml时,给药次数分别为每日2次、每日1次及隔日1次。
舒巴坦与氨苄西林联合应用能很好地为患者所耐受,不良反应发生率约10%以下,中止治疗者仅0.7%。注射区疼痛3.6%、腹泻1.9%、静脉炎1.2%。此外尚有瘙痒、皮疹、头痛、头晕等。实验室检查异常者有转氨酶(AST9.3%,ALT8.9%)、碱性磷酸酶、乳酸脱氢酶升高等。
舒巴坦与MDR-AB/PDR-AB/CRAB
题目中的三个英文缩写的中文意思分别为“多重耐药鲍曼不动杆菌”、“泛耐药鲍曼不动杆菌”和“耐碳青霉烯类鲍曼不动杆菌”。这三种细菌都具有极强的耐药性,且为院内感染中常见的致病菌,对ICU等病房的患者威胁很大,因为几乎无药可医,这三种细菌引起感染的治疗一直是很棘手的问题。
但值得注意的是,以上三种细菌在试验中常常对头孢哌酮/舒巴坦、哌拉西林/舒巴坦、氨苄西林/舒巴坦等含有舒巴坦的制剂敏感,而单用头孢哌酮、哌拉西林、氨苄西林等药物时,耐药率往往高达80%以上甚至90%以上,因此,有人认为头孢哌酮/舒巴坦、哌拉西林/舒巴坦、氨苄西林/舒巴坦等对这些细菌的独特杀菌作用,实质上可能来自于舒巴坦。研究发现,舒巴坦除了可以抑制鲍曼不动杆菌所产的β-内酰胺酶的活性外,还可以与鲍曼不动杆菌的PBPs2a结合,从而体现其对鲍曼不动杆菌的独特杀菌作用。这给治疗MDR-AB、PDR-AB、CRAB等的感染提供了一条新的途径。我个人的方案一般有两种,在这里供大家参考:1.头孢哌酮/舒巴坦+磷霉素;2.氨苄西林/舒巴坦+环丙沙星。