-
心包穿刺 编辑
中文名:心包穿刺
外文名:pericardiocentesis
用途:诊疗技术
原则:宜左宜下宜外宜直
pericardiocentesis其目的是:
(1)引流心包腔内积液,降低心包腔内压,是急性心包壤塞症的急救措施。
(2)通过穿刺抽取心包积液,作生化测定,涂片寻找细菌和病理细胞、作结核杆菌或其他细菌培养,以鉴别诊断各种性质的心包疾病。
当心包有大量积液时,患者的血液循环受到严重干扰,静脉血不能顺利回到心脏,心脏的排血功能发生障碍,心包穿刺放出大量积液便可使患者症状减轻,甚至消失。
心包穿刺必须在无菌技术下进行,局部应用普鲁卡因麻醉,穿刺部位不可过深,以免刺破心房、心室或刺破冠状动脉造成心包腔大量积血。心包穿刺虽有一定的危险性,但如严格按操作规程谨慎进行,还是比较安全的一种诊断兼治疗的方法。
1、宜左不宜右;
2、宜下不宜上;
3、宜外不宜内;
4、宜直不宜斜
1、剑突下与左肋缘相交的夹角处;
2、左侧第五肋间,心浊音界内侧1—2厘米处。
1、术前宜行X线及(或)超声检查,以便决定穿刺部位及估计积液程度;积液量少者不宜施术。
2、选择适宜体位,如从心尖部进针常取坐位;如选择剑突下进针常选斜坡卧位,腰背部垫枕。
3、嘱患者于术中勿咳嗽或深呼吸,必要时术前可给予适量的镇静剂。
4、常用穿刺方法有下列二种:①心前区穿刺,于左第5、第6肋间隙心浊音界内侧进针,向后、向内指向脊柱方向刺入心包腔。穿刺针尖入皮下后,助手将注射器与穿刺针后的橡胶管相连接,并抽吸成负压,当穿刺针入心包腔后,胶管内立即充满液体,此时即停止进针,以免触及心肌或损伤冠状动脉;②胸骨下穿刺于胸骨剑突与左第7肋软骨交界处之下作穿刺点,穿刺方向与腹壁成45°,针刺向上、后、稍向左而入心包腔的后下部。其余操作同上。有条件可在超声指导下进行。
体表标志
(1)胸骨位于胸前壁正中的皮下,由胸骨柄、体、剑突三部分组成。胸骨柄与胸骨体相接处,形成一个稍向前突的钝角,称胸骨角,两侧接第二对肋软骨,是胸前壁计数肋骨数目的体表标志。
(2)胸骨下角 即两侧肋弓在正中线相交形成向下开放的夹角,约70°~90°,角内夹有剑突。
心脏和心包的体表投影
心脏相对浊音界
叩诊可以确定心脏的绝对和相对浊音界。正常人的心右界几乎与胸骨右缘相合,但在第4肋间处可在胸骨右缘之外;心左界在第2肋间几乎与胸骨左缘相合,向下则逐渐左移形成向外凸起的弧形。。
心前区层次
心前区厚薄个体差异不大,由浅人深分5层;
(3)肋间组织 胸前壁胸骨两侧的肋间隙内有肋间外韧带、肋间内肌、1~6肋间血管的终支、2~6肋间神经的前皮支。
①肋间外韧带,肋间外肌从后方的肋结节向前达肋与肋软骨交界处,再向前移行为腱膜,直达胸骨侧缘,此腱膜称肋间外韧带。
②肋间内肌:位于肋间外韧带的深面,自胸骨侧缘起向后达肋角。
③1~6肋间血管的终支:较细小,在胸骨外侧缘浅出至浅筋膜。
④2~66肋间神经的前皮支:肋间神经于肋间隙前端近胸骨处,横越胸廓内动脉的前方穿肋间内肌、肋间外韧带及胸大肌,达浅筋膜内,末梢成为前皮支,分布于相应肋间隙前端的胸前皮肤。所以,局部浸润可达麻醉目的。
(4)胸内筋膜胸内筋膜各处厚薄不一,紧贴胸骨、肋软骨后面的部分比较发达,向下覆于脯窝窿的上面,改名为脯筋膜。胸廓内动脉和两条伴行静脉位于上位6个肋软骨、肋间内肌内面的胸内筋膜内,并在胸骨外侧1~2cm处,垂直下降至腹直肌鞘,改名为腹壁上动脉。
胸骨下穿刺点层次
(1)皮肤和浅筋膜 (见腹腔穿刺术)
(2)腹直肌
(3)膈肌位于胸、腹腔之间,为一扁平的膜状肌,呈弯窿状,起于胸廓下口,周围为肌质,肌纤维走向中央移行为中心健。起始部分为胸骨部、肋部和腰部三部分。胸骨下心包穿刺时穿经胸骨部。
(4)膈筋膜 胸内筋膜移行到膈窝窿上面的部分。
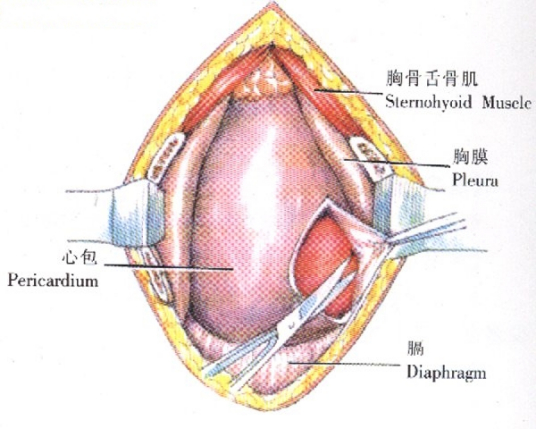
心包
为包裹心脏及其大血管根部的密闭性纤维浆膜囊,可分为纤维性心包和浆膜性心包两部分。
(1)纤维性心包 为坚韧的纤维结缔组织膜。根据部位分四部分:①膈部:以纤维层与膈穿刺时穿经此部。②胸肋部:此部大部分被左、右肺及左、右胸膜的前缘遮盖,在胸中心键和一小部分肌质紧密相贴,胸骨下心包骨下部的左半及左侧第4~6肋软骨的胸骨端,直接与胸前壁相贴,此区域称心包游离部(心包裸区)。在左侧壁胸膜的肋胸膜和纵隔胸膜反折线距胸骨左缘的距离为:4、5肋间隙,成人约0.4~0.5cm,新生儿约0.5~0.7cm。所以,在心前区做心包穿刺时,常有伤及胸膜的可能,应予以注意。③外侧部:被纵隔胸膜覆盖,两者之间有脯神经及心包膈血管通过。④后部:以疏松结缔组织与食管、主动脉胸部(胸主动脉)相连。
(2)浆膜性心包 由浆膜构成,分脏、壁两层。脏层紧贴心肌层,在大血管根部反折至纤维性心包的内面,形成壁层。脏、壁层相互移行形成密闭潜在腔隙称心包腔。腔内有浆膜分泌的少量浆液,以减少心搏动时脏、壁层的摩擦。病理情况下,分泌屋增多,即心包腔积液。大量积液可压迫心脏,心浊音界扩大,听诊时心音减弱。壁层心包在纤维性心包的胸肋部内面移行为脯部处,形成一隐窝,其深度为1~2cm,不被心脏所充满,称心包前下羹寸是心包积液游留处,为心包腔穿刺的适宜部位;
部位选择
常用穿刺部位有两个。
(1)心前区穿刺点 于左侧第5肋间隙,心浊音界左缘向内1~2cm处,沿第6肋上缘向内向后指向脊柱进针。此部位操作技术较胸骨下穿刺点的难度小,但不适于化脓性心包炎或渗出液体较少的心包炎穿刺。
(2)胸骨下穿刺点 取左侧肋弓角作为胸骨下穿刺点,穿刺针与腹壁角度为30o~450,针刺向上、后、内,达心包腔底部;针头边进边吸,至吸出液体时即停止前进。
体姿参考
多取坐位或半卧位。
穿经结构
(1)心前区穿刺点 皮肤、浅筋膜、深筋膜和胸大肌、肋间外韧带、肋间内肌、胸内筋膜;纤维性心包及壁层心包,进入心包腔。进针深度成人约2~3cm。
(2)胸骨下穿刺点 皮肤、浅筋膜、深筋膜和腹直肌、膈肌胸肋部、膈筋膜、纤维性心包及壁层心包,进入心包腔。进针深度成人约3~5cm。
进针技术与失误防范
(1)掌握好穿刺方向及进针深度。
(2)进针速度要慢,当有进入心包腔的感觉后即回抽有无液体,如未见液体,针头亦无心脏搏动感时尚可缓缓边进边抽。若针头有心脏搏动感应立即将针头稍后退,换另一方向抽取,避免损伤心及心的血管。
(3)抽液速度宜缓慢,首次抽液量以100m1左右为宜,以后每次抽液300~500ml,避免抽液过多导致心急性扩张。助手应注意随时夹闭胶管,防止空气进入心包腔。
(4)术中密切观察病人的脉搏、面色、心律、心率变化,如有虚脱等情况,应立即停止穿刺,将病人置于平卧位,并给予适当处理。
(5)术后静卧,24小时内严密观察脉搏、呼吸及血压情况。心电图或心电示波监护下进行心包穿刺。
此方法较为安全。用一根两端带银夹的导线,连接在胸导联和穿刺针上,接好地线,检查机器确无漏电。穿刺中严密观察心电图变化,一旦出现ST段抬高或室性心律失常,表示针尖刺到心脏,应立即退针。穿刺部位、层次等同前。