-
淋巴腺 编辑
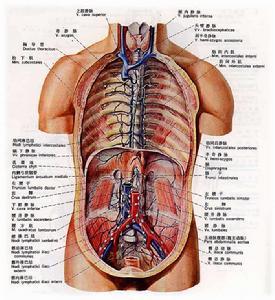
淋巴窦的窦腔内有许多淋巴细胞和巨噬细胞。从输入淋巴管流来的淋巴液先进入皮窦再流向髓窦,最后经输出淋巴管离开淋巴腺。淋巴腺的主要功能是滤过淋巴液,产生淋巴细胞和浆细胞,参与机体的免疫反应。淋巴腺肿大或疼痛常表示其属区范围内的器官有炎症或其他病变。因此按淋巴腺分布规律检查淋巴腺的情况,对诊断和了解某些感染性疾病的发展具有重要意义。髓质包括由致密淋巴组织构成的髓索和髓质淋巴窦(简称髓窦)。
人体有成百上千的淋巴腺,它的功用与“烽火台”差不多。正常人浅表淋巴腺很小,直径多在0.5厘米以内,表面光滑、柔软,与周围组织无粘连,亦无压痛,平时是“风平浪静”的。但当某处淋巴腺肿大或有其它异常时,表明所属区域器官有病变发生。
当细菌从受伤处进入你的机体时,淋巴细胞会产生淋巴因子和抗体有效地杀灭细菌。“斗争”的结果是淋巴腺内淋巴细胞和组织细胞反应性增生,使淋巴腺肿大,称为淋巴腺反应性增生,能引起淋巴腺反应性增生的还有病毒、某些化学药物、代谢的毒性产物、变性的组织成分及异物等。癌症经淋巴转移时,也会引起淋巴腺肿大,先聚集于边缘窦,以后生长繁殖而累及整个淋巴腺。因此,肿大的淋巴腺是人体的烽火台,是一个报警装置。
腋窝部淋巴腺肿大,常揭示上肢或乳房有疾患。腹股沟淋巴腺肿大是下肢、臀部有感染性疾病的信号。除此以外,还提醒人们不可忽视子宫癌、睾丸癌、直肠癌导致的病理反应。左锁骨上淋巴腺肿大,多表示腹腔内有癌细胞沿胸导管上转移。如肝癌、胃癌、结肠癌等。右锁骨上淋巴腺肿大,表示胸腔内有癌细胞沿右侧淋巴管向上转移。如肺癌、食道癌等。患淋巴性白血病时,全身各处淋巴腺均表现肿大。
掌握淋巴腺肿大的性质,对于疾病的诊断也有重要意义。如系急慢性炎症,淋巴腺质地柔软,能活动,与周围组织和皮肤无粘连,有游离感,急性期有红、肿、热、痛的典型症状。淋巴腺结核,早期与皮肤和周围组织无粘连,病情加重可继续肿大。但不超过核桃大小,以后可粘连融合成片,发生变化,破溃,流出黄棕色脓液或豆腐渣样物质。癌肿所致淋巴腺肿大多呈石头样坚硬,表现凸凹不平,与皮肤可粘连在一起,无疼痛或压痛。淋巴性白血病,肿大的淋巴腺能活动、不粘性、光滑、不硬、不痛,也不化脓破溃。
人们根据淋巴腺肿大——“烽火台”报警,一般就可弄清淋巴腺肿大的原发病灶。必要时还应当进行X线摄片、病理切片镜检、B超及CT等特殊检查。这样“顺藤摸瓜”和综合分析,躲在背后的病魔自然会原形毕露。
淋巴腺的功能是从淋巴液中清除细胞残渣、细菌及其他异物,所以当引流至该淋巴腺的地区有细菌侵入时,该区的淋巴腺就会跟着肿大、发炎;例如最常见的扁桃腺炎或咽喉炎,就常伴随着颈部淋巴腺肿大。然而,淋巴结肿大可以是正常淋巴组织的增生,却也可以是恶性细胞或吞噬细胞浸润所造成。若从锁骨上方、纵膈腔、或腹腔等不寻常处发现淋巴腺病变,或是颈部、腋窝淋巴结肿大超过1公分,鼠蹊部淋巴结肿大超1.5公分,摸起来坚硬、有弹性、不痛且附着固定不易滑动,且全身多处发现淋巴结肿大,则恶性肿瘤的机会大增。
淋巴腺病变的症状不一。有上呼吸道感染或皮肤感染时,可能会引起局部淋巴腺肿大及疼痛,若已经有化脓情形,则其上的皮肤更会发红及发热。其他的症状则视淋巴腺病变所在的位置而定,如颈部淋巴腺病变可造成颈部僵硬,纵膈腔的淋巴腺病变可造成喘呜、咳嗽、肋膜积水,呼吸及吞嚥困难,脸部水肿及静脉充血等。后腹腔及肠系膜的淋巴腺病变则常造成腹部疼痛。引起淋巴腺病变的原因不胜枚举;包括感染、淋巴或网状内皮组织的原发性疾病或转移性疾病、过敏性疾病、代谢及贮积症、原发性造血性疾病、慢性肉芽肿症、川崎症等。其中感染包括细菌、徵菌及病毒都有可能,淋巴或网状内皮组织的原发性疾病或转移性疾病则包括白血病、淋巴瘤、霍奇金氏症、恶性组织球增生症、横纹肌肉瘤、神经母细胞瘤、甲状腺癌等。正因为引起淋巴腺病变的原因相当复杂,且部分原因与恶性肿瘤相关,所以医师若遇到不寻常的淋巴腺病变,都会特别谨慎。通常会先做详细的全身理学检查,看看病人是否有其他部位的淋巴腺病变或肿瘤,身上是否有伤口或抓伤、咬伤、是否有蛀牙、牙龈发炎、及是否合并有肝脾肿大等。也会询问病史,是否有服用任何药物,有无快速体重减轻、发烧发冷或其他全身症状,家人是否有肺结核等。另外,还会安排许多检查以求早期诊断;包括周边血液抺片及常规检查、喉头及血液培养、淋巴结抽吸及细菌培养、结核菌素验、梅毒血清检查、骨髓穿刺、胸部X光检查、等。当淋巴液流动不畅顺时,会在体内的淋巴结附近堆积、引致面、部腋窝、手臂、腿部或足踝等水肿。淋巴引流是一种温和而有节奏的按摩手法,帮助淋巴液循环,使有效地运作排毒,减少堆积,增进人体免疫系统的健康。
Lymphatic system
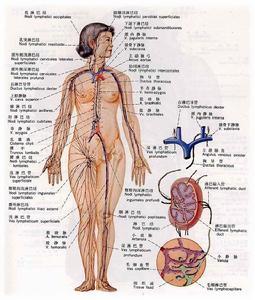
人体有成百上千的淋巴结,它的功用与“烽火台”差不多。正常人浅表淋巴结很小,直径多在0.5厘米以内,表面光滑、柔软,与周围组织无粘连,亦无压痛,平时是“风平浪静”的。但当某处淋巴结肿大或有其它异常时,表明所属区域器官有病变发生。当细菌从受伤处进入你的机体时,淋巴细胞会产生淋巴因子和抗体有效地杀灭细菌。“斗争”的结果是淋巴结内淋巴细胞和组织细胞反应性增生,使淋巴结肿大,称为淋巴结反应性增生,能引起淋巴结反应性增生的还有病毒、某些化学药物、代谢的毒性产物、变性的组织成分及异物等。癌症经淋巴转移时,也会引起淋巴结肿大,先聚集于边缘窦,以后生长繁殖而累及整个淋巴结。因此,肿大的淋巴结是人体的烽火台,是一个报警装置。淋巴结遍布全身,只有比较表浅的部位才可触及。颈部、颌下、锁骨上窝、腋窝、腹股沟等最易摸到。当淋巴结肿大时,可摸到皮肤下有圆形、椭圆形或条索状的结节。如在颌下摸到肿大的淋巴结,表示口腔内有病变。如扁桃体炎、牙周炎等。颈部出现成患的球状隆起,首先应考虑到颈淋巴结核。鼻咽癌病人往往在颈部也可以摸到肿大的淋巴结。腋窝部淋巴结肿大,常揭示上肢或乳房有疾患。腹股沟淋巴结肿大是下肢、臀部有感染性疾病的信号。除此以外,还提醒人们不可忽视子宫癌、睾丸癌、直肠癌导致的病理反应。左锁骨上淋巴结肿大,多表示腹腔内有癌细胞沿胸导管上转移。如肝癌、胃癌、结肠癌等。右锁骨上淋巴结肿大,表示胸腔内有癌细胞沿右侧淋巴管向上转移。如肺癌、食道癌等。患淋巴性白血病时,全身各处淋巴结均表现肿大。
掌握淋巴结肿大的性质,对于疾病的诊断也有重要意义。如系急慢性炎症,淋巴结质地柔软,能活动,与周围组织和皮肤无粘连,有游离感,急性期有红、肿、热、痛的典型症状。淋巴结结核,早期与皮肤和周围组织无粘连,病情加重可继续肿大。但不超过核桃大小,以后可粘连融合成片,发生变化,破溃,流出黄棕色脓液或豆腐渣样物质。癌肿所致淋巴结肿大多呈石头样坚硬,表现凸凹不平,与皮肤可粘连在一起,无疼痛或压痛。淋巴性白血病,肿大的淋巴结能活动、不粘性、光滑、不硬、不痛,也不化脓破溃。
人们根据淋巴结肿大——“烽火台”报警,一般就可弄清淋巴结肿大的原发病灶。必要时还应当进行X线摄片、病理切片镜检、B超及CT等特殊检查。这样“顺藤摸瓜”和综合分析,躲在背后的病魔自然会原形毕露。
淋巴腺 - 人体分布图
Lymphatics of the arm
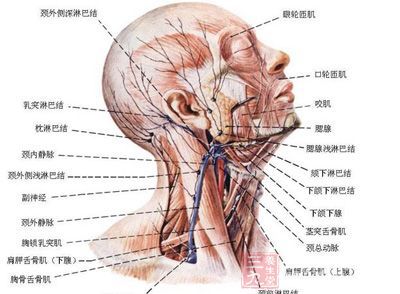
Lymphatics of the axillary region 腋窝至乳房之间的淋巴
淋巴腺 - 淋巴结实验淋巴结:49号切片,牛淋巴结,HE染色。
(1).被膜:由较致密的结缔组织构成,被膜伸入淋巴结内,形成小梁。
(2).皮质:
淋巴小结:在被膜下方,圆形或卵圆形。在淋巴小结内可看到三种结构:帽区、亮区、暗区。
皮质淋巴窦:被膜下或小梁旁,以及与淋巴小结之间,窦壁由内皮细胞组成,靠被膜或小梁侧窦壁完整;有网状细胞的突起在皮质淋巴窦中形成网眼,网眼中有少量淋巴细胞。巨噬细胞 。
副皮质区:位于淋巴小结和髓质之间,有大量散在淋巴细胞,主要是T淋巴细胞,还有巨噬细胞。
(3).髓质:即位于淋巴结的中央部分,由髓索和髓质淋巴窦组成。
髓索:淋巴组织排列成索状,与副皮质区相连。髓索内有淋巴细胞,浆细胞,巨噬细胞等。
髓质淋巴窦:夹于髓索之间,与皮质淋巴窦相通,结构也相同、巨噬细胞。
淋巴腺 - 淋巴腺炎淋巴腺炎就是淋巴结发炎的意思。当淋巴腺受到任何病媒菌感染时,就会发生淋巴腺炎,而这些病媒菌包括:细菌、病毒、原虫、立克次体或真菌类,淋巴结被侵犯的程度可以分为全身性或局部性,全身性淋巴肿大最常见于感染性单核球症、巨细胞病毒感染、弓浆虫症、布鲁氏症、第二期梅毒等等。局部性的淋巴腺炎通常是由于链球菌、结核菌或霉浆菌、猫抓症、第一期梅毒、淋病、下疳及生殖器泡疹所引起的。
淋巴腺炎的临床表现通常是没有症状的,或者会有疼痛及压痛的感觉,有些人皮肤会呈现发炎的状况,偶尔会伴随蜂窝性组织炎甚至会产生化脓现象;另外,如果和皮肤相通则会产生廔管。淋巴腺炎通常在临床很好诊断,偶尔淋巴结的抽吸、培养或切片对诊断是有帮助的。
淋巴腺的治疗端视潜在的病因,在初期变化缓解后,淋巴腺种通常会消失,但是坚硬不具疼痛的淋巴腺病变,有时仍会持续,热敷或冷敷通常可以缓解急性疼痛的淋巴结,如果化脓现象产生,则需要以外科引流来改善。
lymph NOde enlargement
淋巴结因内部细胞增生或肿瘤细胞浸润而体积增大的现象。临床常见的体征。可通过触摸颌下、颈部、锁骨上窝、腋窝和腹股沟等部位而发现,但肺门、纵隔、腹膜后和肠系膜等体内肿大的淋巴结则要靠X射线、CT和B超等才能发现。淋巴结肿大常见3种情况:①良性肿大。包括各种感染、结缔组织病和变态反应等引起的肿大。临床常呈良性经过,随着病因去除,在一定时间内可以完全恢复。②恶性肿大。包括原发于淋巴结的恶性肿瘤如淋巴瘤、淋巴细胞性白血病和恶性组织细胞病等及其他恶性肿瘤的淋巴结转移如肺癌、胃癌和乳腺癌等。临床呈恶性经过,淋巴结持续性进行性肿大,若不积极治疗,常会进行性恶化死亡。③介于良性与恶性间的肿大。如血管原始免疫细胞性淋巴结病和血管滤泡性淋巴结增生症等。开始常为良性,可变成恶性而致命。因此在确定淋巴结肿大后,关键是确定其原因和性质,局部肿大伴明显疼痛者常提示感染;进行性无痛性肿大者常提示恶性肿瘤性疾病。骨髓穿刺特别是淋巴结活检可帮助确诊。淋巴结肿大的治疗以病因而定,如淋巴腺结核可应用链霉素和雷米封等,若为恶性淋巴瘤,应以联合化疗为主,若为癌症晚期转移,则预后极差。
淋巴结肿大非常多见,可发生于任何年龄段人群,可见于多种疾病,有良性,也有恶性,故重视淋巴结肿大的原因,及时就诊、确诊,以免误、漏诊,是非常重要的。下面就谈一谈淋巴结肿大的常见原因。
慢性淋巴结炎多数有明显的感染灶,且常为局限性淋巴结肿大,有疼痛及压痛,一般直径不超过2~3cm,抗炎治疗后会缩小。腹股沟淋巴结肿大,尤其是长期存在而无变化的扁平淋巴结,多无重要意义。但无明显原因的颈部、锁骨上淋巴结肿大,标志着全身性淋巴组织增生性疾病,应予以重视,进一步检查确定。
结核性淋巴结炎有发热、多汗、乏力、血沉增快,多见于青壮年。常伴发肺结核,淋巴结质地不均匀,有的部分较轻(干酪样变),有的部分较硬(纤维化或钙化),且互相粘连,并和皮肤粘连,所以活动度差。这类患者结核菌素实验和血中结核抗体阳性。
恶性淋巴瘤 也可见于任何年龄组,其淋巴结肿大常为无痛性、进行性肿大,可从黄豆大到枣大,中等硬度。一般与皮肤无粘连,在初、中期相互不融合,可活动。到了后期淋巴结可长到很大,也可融合成大块,直径达20cm以上,侵犯皮肤,破溃后经久不愈。此外,可侵犯纵隔、肝、脾及其它器官,包括肺、消化道、骨骼、皮肤、乳腺、神经系统等。确诊需活组织病理检查。临床上恶性淋巴瘤常易误诊,以表浅淋巴结肿大为首发表现者,有70%~80%在初诊时被确诊为淋巴结炎或淋巴结结核,以致延误治疗。
巨大淋巴结增生 是一种易误诊的罕见病。常表现为原因不明的淋巴结肿大,主要侵犯胸腔,以纵隔最多,也可侵犯肺门及肺内。其它受侵部位有颈部、腹膜后、盆腔、腋窝以及软组织。常易误诊为胸腺瘤、浆细胞瘤、恶性淋巴瘤等。了解本病的病理及临床表现对早期诊断极为重要。
假性淋巴瘤 常发于淋巴结外的部位,如眼眶、胃的假性淋巴瘤及消化道的淋巴性息肉,均可形成肿块。一般认为属反应性的增生,由炎症引起。
淋巴结转移瘤 淋巴结常较硬,质地不均匀,可找到原发灶。很少为全身性淋巴结肿大。
急性白血病和慢性淋巴细胞性白血病也常有淋巴结肿大,特别是儿童常见的急性淋巴细胞性白血病,临床上发病急,常伴有发热、出血、肝和脾肿大、胸骨压痛等,血液学和骨髓穿刺检查可以确诊鉴别。
结节病 在我国较少见,常侵犯双侧肺门,呈放射状,伴有长期低热。全身淋巴结都可肿大,尤其是耳前后、颌下、气管旁。在临床上很难与恶性淋巴瘤鉴别。
传染性单核细胞增多症多见与青壮年男性,为EB病毒所致,但病人常一般情况良好,可有发热及全身性淋巴结肿大,也可有脾脏轻度肿大。外周血中有异形淋巴细胞,嗜异凝集实验阳性可以确诊。
血清病 为病人使用血清制品(破伤风抗毒素、狂犬疫苗等)后发生的一种疾病。少数患者以淋巴结肿大为最先出现的临床症状。但多为注射处及滑车上淋巴结首先肿大。根据注射史及发热、皮疹、嗜酸性粒细胞增多等可诊断。
慢性淋巴腺炎
多数有明显的感染灶,且常为局限性淋巴腺肿大,有疼痛及压痛,一般直径不超过2~3cm,抗炎治疗后会缩小。腹股沟淋巴腺肿大,尤其是长期存在而无变化的扁平淋巴腺,多无重要意义。但无明显原因的颈部、锁骨上淋巴腺肿大,标志着全身性淋巴组织增生性疾病,应予以重视,进一步检查确定。
结核性淋巴腺炎
有发热、多汗、乏力、血沉增快,多见于青壮年。常伴发肺结核,淋巴腺质地不均匀,有的部分较轻(干酪样变),有的部分较硬(纤维化或钙化),且互相粘连,并和皮肤粘连,所以活动度差。这类患者结核菌素实验和血中结核抗体阳性。
恶性淋巴瘤
也可见于任何年龄组,其淋巴腺肿大常为无痛性、进行性肿大,可从黄豆大到枣大,中等硬度。一般与皮肤无粘连,在初、中期相互不融合,可活动。到了后期淋巴腺可长到很大,也可融合成大块,直径达20cm以上,侵犯皮肤,破溃后经久不愈。此外,可侵犯纵隔、肝、脾及其它器官,包括肺、消化道、骨骼、皮肤、乳腺、神经系统等。确诊需活组织病理检查。临床上恶性淋巴瘤常易误诊,以表浅淋巴腺肿大为首发表现者,有70%~80%在初诊时被确诊为淋巴腺炎或淋巴腺结核,以致延误治疗。
巨大淋巴腺增生
是一种易误诊的罕见病。常表现为原因不明的淋巴腺肿大,主要侵犯胸腔,以纵隔最多,也可侵犯肺门及肺内。其它受侵部位有颈部、腹膜后、盆腔、腋窝以及软组织。常易误诊为胸腺瘤、浆细胞瘤、恶性淋巴瘤等。了解本病的病理及临床表现对早期诊断极为重要。
假性淋巴瘤
常发于淋巴腺外的部位,如眼眶、胃的假性淋巴瘤及消化道的淋巴性息肉,均可形成肿块。一般认为属反应性的增生,由炎症引起。
淋巴腺转移瘤
淋巴腺常较硬,质地不均匀,可找到原发灶。很少为全身性淋巴腺肿大。
急性白血病和慢性淋巴细胞性白血病也常有淋巴腺肿大,特别是儿童常见的急性淋巴细胞性白血病,临床上发病急,常伴有发热、出血、肝和脾肿大、胸骨压痛等,血液学和骨髓穿刺检查可以确诊鉴别。
结节病在我国较少见,常侵犯双侧肺门,呈放射状,伴有长期低热。全身淋巴腺都可肿大,尤其是耳前后、颌下、气管旁。在临床上很难与恶性淋巴瘤鉴别。
传染性单核细胞增多症
多见与青壮年男性,为EB病毒所致,但病人常一般情况良好,可有发热及全身性淋巴腺肿大,也可有脾脏轻度肿大。外周血中有异形淋巴细胞,嗜异凝集实验阳性可以确诊。
血清病
为病人使用血清制品(破伤风抗毒素、狂犬疫苗等)后发生的一种疾病。少数患者以淋巴腺肿大为最先出现的临床症状。但多为注射处及滑车上淋巴腺首先肿大。根据注射史及发热、皮疹、嗜酸性粒细胞增多等可诊断。