-
脑囊虫病 编辑
外文名:Cerebralcysticercosis
多发群体:青壮年
常见病因:由寄生虫(猪绦虫为主)所传染
常见症状:脑组织及大脑中枢损伤严重,头疼、浑身无力、肢体运动障碍,最严重的是继发癫痫,视物不清,甚至失明等
传染性:有
传播途径:经口食入而传播
囊尾蚴引起脑病变的发病机理主要有:①囊尾蚴对周围脑组织的压迫和破坏;②作为异种蛋白引起的脑组织变态反应与炎症;③囊尾蚴阻塞脑脊液循环通路引起颅内压增高。
囊尾蚴侵入脑后各期的主要病理变化如下。早期可见活的囊尾蚴,囊的大小不等,最小的约2mm,一般5-8mm,头节如小米大小,灰白色,囊内有透明液体。囊的周围脑组织有炎性反应,为中性多核粒细胞和嗜酸性粒细胞浸润及胶原纤维,距囊稍远处可有血管增生、水肿和血管周围单个核细胞浸润。后期囊壁增厚,虫体死亡液化,囊液混浊,囊周呈慢性炎性改变,囊液吸收后,囊变小或为脑胶质组织所取代而形成纤维结节或钙化。脑室内的囊尾蚴可引起局部脉络膜炎,颅底的囊虫可引起蛛网膜炎。
脑囊虫病多见于青壮年。可分为以下四型:
1.脑实质型
临床表现与包囊的位置有关。皮质的包囊引起全身性和部分性痫性发作,可突然或缓慢出现偏瘫、感觉缺失、偏盲和失语;小脑的包囊引起共济失调;血管受损后可引发卒中,出现肢体无力、瘫痪、病理反射阳性。极少数患者包囊的数目很多,并分布于额叶或颞叶等部位可发生精神症状和智能障碍。罕见的情况是,在感染初期发生急性弥漫性脑炎,引起意识障碍直至昏迷。
2.蛛网膜型
脑膜的包囊破裂或死亡可引起脑膜刺激症状、交通性脑积水和脑膜炎等表现;包囊在基底池内转化为葡萄状后不断扩大,引起阻塞性脑积水;脊髓蛛网膜受累出现蛛网膜炎和蛛网膜下腔完全阻塞。
3.脑室型
在第三和第四脑室内的包囊可阻断循环,导致阻塞性脑积水。包囊可在脑室腔内移动,并产生一种球状活瓣(ball-valve)作用,可突然阻塞第四脑室正中孔,导致颅内压突然急骤增高,引起眩晕、呕吐、意识障碍和跌倒,甚至死亡,即布龙征(Brun sign)发作,少数患者可在没有任何前驱症状的情况下突然死亡。
4.脊髓型
非常罕见,可在颈胸段出现硬膜外的损害。
癫痫发作或/和多灶、多样的中枢神经系统症状,伴有便绦虫节片史,或皮下结节并经活检证实为囊虫,以及脑脊液的血清学阳性,均为本病的重要诊断依据,囊虫结节的病理学诊断与头颅CT、磁共振的典型囊虫影像,为确诊依据。有助诊断的实验室检查有:
1.脑脊液
脑脊液细胞学检查可见嗜酸性粒细胞显著增高。还可见蛋白及其他白细胞增加等。
2.免疫学检查
脑脊液的囊虫补体结合试验、间接血凝试验、囊虫抗体的ELISA等检测较有意义。
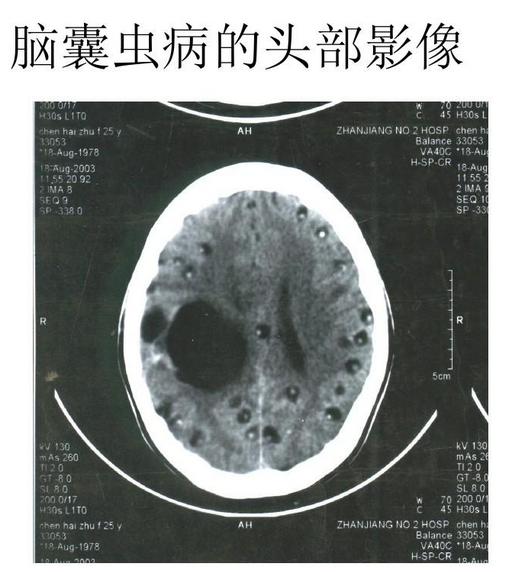
3.头颅CT
可见脑实质、脑室内低密度囊虫影或高密度的囊虫钙化影。
4.磁共振
T1加权成像时呈边界清楚的低信号区,T2加权成像时则为高信号区。
1.有便绦虫史和食米猪肉史。
2.具有神经系统症状和体征。
3.活检及病理证实为囊性结节。
4.囊虫免疫学检查阳性。
5.脑脊液压力增高,嗜酸性白细胞数增多。
6.头颅CT及MRI扫描符合囊虫改变。
7.脑电图有异常。
1.药物治疗
(1)吡喹酮 系一种广谱的抗蠕虫药物,对囊虫亦有良好的治疗作用。服药后囊虫可出现肿胀、变性及坏死,导致囊虫周围脑组织的炎症反应及过敏反应,有的患者还可出现程度不等的脑水肿,脑脊液压力与细胞数增高,严重者甚至发生颅内压增高危象。
(2)丙硫咪唑 亦系广谱抗蠕虫药物。常见的毒副反应有皮肤瘙痒、荨麻疹、头昏、发热、癫痫发作和颅内压增高。
(3)甲苯咪唑 常见的毒副反应有腹痛、腹泻、皮肤瘙痒和头痛等。
为了减免抗囊虫治疗过程中在体内大量死亡所引起的过敏反应,一般均从小剂量开始,逐渐加量。在出现颅内压增高的症状后应及时用甘露醇等脱水药物治疗,还应酌情并用类固醇激素等。如发生严重颅内增高,除及时停用抗囊虫药物及脱水、抗过敏处理外,还可应用颞肌下减压术,以防止颅内压增高危象。
2.手术治疗
确诊为脑室型者应手术治疗。其次,对颅内压持续增高,神经体征及CT证实病灶甚局限的患者亦可考虑手术治疗。
3.驱绦虫治疗
对肠道仍有绦虫寄生者,为防止自身再次感染,应行驱绦虫治疗。常用的药物为灭绦灵(氯硝柳胺),嚼碎后一次吞服,服药后3~4小时应予泻药一次以排出节片及虫卵。
囊虫病的防治主要是不吃生菜、生肉,饭前便后要洗手,以防误食虫卵。另外,猪肉最好在零下12至13摄氏度的温度中冷冻12小时后食用,这样可以把囊尾蚴全部杀死。如果一旦发病要入院治疗。