-
原发性肾小球肾炎 编辑
本病治疗以防止或延缓肾功能进行性损害、改善或缓解临床症状及防治严重并发症为主,而不是以消除蛋白尿、血尿为目的。一般采取综合治疗措施强调休息,避免剧烈运动,限制饮食,预防感染。
1.限制高蛋白饮食 对肾功能不全病人应及早采用低蛋白饮食。低蛋白饮食可减轻尿蛋白排泄量,从而减轻肾小球的高滤过及肾小管高代谢状态,并减少近曲小管氨的生成,从而减轻氨通过旁路途径激活补体而造成肾小管间质炎症损伤,延缓肾衰进展蛋白质摄入量限制在0.6~0.8g/(kg·d)一般提供优质蛋白如蛋、奶、瘦肉等并加用必需氨基酸疗法肾灵提供α-酮酸;补充肾必氨提供体内必需氨基酸。同时适当增加碳水化合物,以达到机体基本需要,防止负氮平衡。对仅有大量蛋白尿,而肾功能正常者,蛋白质摄入量可适当放宽至0.8~1.0g/(kg·d)。在低蛋白饮食同时应注意限制磷的摄入,补充钙剂注意纠正高磷低钙状态,减轻继发性甲状腺功能亢进另外应给予低嘌呤饮食火罐网,以减少尿酸的生成和排泄,减轻高尿酸血症。
2.控制高血压 慢性肾炎进展过程中,健存肾单位处于代偿性高血流动力学状态,全身性高血压可进一步加重病变导致肾小球进行性损伤。积极地控制高血压可防止肾功能损伤加重对明显水钠潴留者,利尿药可作首选。若肾功能好可加噻嗪类药物;对于肾功能差者(GFR<25ml/min)应改用襻利尿药,注意预防电解质紊乱,以防加重高脂血症及高凝状态。临床常用健康搜索的降压药物有:
(1)血管紧张素转换酶抑制药(ACEI):ACEI具有较好的肾保护作用,该药在降低全身性高血压的同时,还可降低肾小球内压减轻肾小球高血流动力学降低尿蛋白,减轻肾小球硬化从而延缓肾衰进展,临床常用ACEI有:①卡托普利(巯甲丙脯酸,开博通):一般剂量每次25~50mg,3次/d,饭前服用,每天最大剂量不超过450mg儿童开始每天1mg/kg,最大剂量6mg/kg,分3次口服。②依那普利(苯脂丙脯酸):该药为不含疏基的ACEI,其用药剂量小,作用强,作用时间长,副作用小。常用剂量为5~10mg,1次/d。③贝那普利(洛丁新):10mg,1次/d。④培哚普利(雅士达):4mg,1次/d;⑤西拉普利(抑平舒):2.5mg,1次/d。应用中应注意副作用,如高血钾、贫血、皮疹、瘙痒、干咳、味觉减退少数患者有粒细胞减少,部分学者报道ACEI可引起间质性肾炎,一过性血肌酐增高。此类药物应慎用健康搜索,特别是有肾功能不全者如Scr>2~4mg/dl(188~376μmol/L),应禁用。
(2)钙拮抗药:治疗高血压和延缓肾功能恶化有较为肯定的疗效,ACEI和钙拮抗药这两类药物现已作为一线降压药物。钙拮抗药具有抑制Ca2+内流作用,能直接松弛血管平滑肌,扩张周围小动脉,降低外周血管阻力,从而使全身血压下降,此外,钙离子拮抗药还能减少氧消耗和抗血小板聚集,以达到减轻肾脏损伤及稳定肾功能作用。常选用长效钙拮抗药:①氨氯地平(络活喜)5~10mg,1~2次/d;②硝苯地平(拜心通)30~60mg,1次/d;③尼卡地平(佩尔地平)40mg,1~2次/d;④尼群地平(nitrendipine)20mg,1~2次/d但应注意二氢吡啶类如硝苯地平(心痛定)使用过程中可能出现的不良反应,有人认为此类药物可加重肾小球高滤过状态,增加心血管危险性因素等。
(3)β-受体阻滞药:对肾素依赖性高血压有较好的疗效。可降低肾素作用该药降低心排血量而不影响肾血流量和肾小球滤过率应注意某些β-受体阻滞药,如美托洛尔(美多心安)、阿替洛尔(氨酰心安)有肯定的降压效果,但该药需经肾脏排泄故在肾功不全时要调整剂量和延长用药时间。
(4)α1-受体阻滞药:哌唑嗪具有血管扩张作用,可扩张小动脉、小静脉。一般从小剂量开始,逐步递增至6~12mg/d,应注意防止体位低血压的发生。
(5)扩血管药物:如肼屈嗪(肼苯哒嗪)有良好的降压作用,一般剂量每天200mg,与β-受体阻滞药联合使用,可减少副作用提高疗效。
3.抗凝和抑制血小板聚集药物 慢性肾炎患者较少出现大量的血栓、栓塞并发症,但肾组织病理检查常可发现肾小球毛细血管内血小板聚集和纤维蛋白FRA沉积,抗凝和血小板聚集抑制药物可减轻肾脏病理损伤延缓肾炎进展,保护肾功能,特别是对增生型肾炎尤为重要对有明确高凝状态和某些易引起高凝状态的病理类型(如膜性肾病、系膜毛细血管增生性肾炎)可长时间用药,以稳定肾功能,减轻肾脏病理损伤的作用。
常用抗血小板药物:双嘧达莫(潘生丁)75~100mg,3次/d。阿司匹林75~100mg1次/d。
抗凝药物:肝素1000~12500U深部肌内注射,8小时1次或5000~6000U加生理盐水100ml静滴,20~30滴/min;华法林起始剂量5~20mg/d,以2.5~7.5mg/d维持治疗。
4.激素和细胞毒药物 对于此类药物火罐网在慢性肾炎中是否应用目前尚无统一看法,表现为肾病综合征的轻度系膜增生性肾炎,可能对激素反应良好,局灶节段性肾小球硬化、膜性肾病对激素可能有效根据病理类型如肾功能正常或轻度受损,尿蛋白≥2.0g/24h无禁忌证者可试用激素及细胞毒药物。
5.防治加重肾损害的其他因素 积极预防和治疗感染性疾病如上呼吸道感染、尿路感染等,可避免引起和加重肾功能急骤恶化。避免使用肾毒性或易诱发肾功能损伤的药物,如氨基甙类抗生素、非类固醇消炎、磺胺药等,对伴有高脂血症高血糖高尿酸血症等应给予相关处理。亦应注意维持水、电解质及酸碱平衡,预防心衰等发生。
原发性肾小球肾炎临床上主要分为急性肾小球肾炎、急进性肾小球肾炎、慢性肾小球肾炎和隐匿性肾小球肾炎四类。急性肾小球肾炎的病理类型为毛细血管内增生性肾小球肾炎。 急进性肾小球肾炎病理类型为新月体肾小球肾炎。又可分为三个类型:Ⅰ型为抗肾小球基底膜型,Ⅱ型为免疫复合物型,Ⅲ型为非免疫复合物型。
原发性肾小球肾炎临床上主要分为急性肾小球肾炎、急进性肾小球肾炎、慢性肾小球肾炎和隐匿性肾小球肾炎四类。
原发性肾小球肾炎的病理类型为毛细血管内增生性肾小球肾炎。
原发性肾小球肾炎病理类型为新月体肾小球肾炎。又可分为三个类型:Ⅰ型为抗肾小球基底膜型,Ⅱ型为免疫复合物型,Ⅲ型为非免疫复合物型。
原发性肾小球肾炎可由多种病理类型引起,常见的有系膜增生性肾小球肾炎(包括IgA和非IgA系膜增生性肾小球肾炎)、系膜毛细血管性肾小球肾炎、膜性肾病以及局灶性节段性肾小球硬化等。病变进展至后期病理类型均可转化为硬化性肾小球肾炎。
可由多种病理类型引起,常见的有系膜增生性肾小球肾炎(包括IgA和非IgA系膜增生性肾小球肾炎)、系膜毛细血管性肾小球肾炎、膜性肾病以及局灶性节段性肾小球硬化等。病变进展至后期病理类型均可转化为硬化性肾小球肾炎。
(一)系膜增生性肾小球肾炎(MsPGN),又称:系膜毛细血管增生性肾炎(memsAngiocapillaryglomerulonephritis)。此病多见于青少年,男性多于女性。临床表现为持续性镜下血尿,经常反复发作肉眼血尿,病程可迁延多
系膜增生性肾小球肾炎(MsPGN): (1)临床特点;①占肾活检病例的50%,在原发性肾病综合征中占30%;②男性多于女性,好发于青少年;③50%有前驱感染史;④70%患者伴有血尿;⑤病情由轻转重,肾功能不全及高血压的发生率逐渐增加。
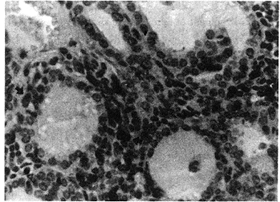
(2)病理特点:①系膜区细胞增多;②基质增宽;③有C1q沉着;④内皮细胞无增生;⑤基膜无改变;⑥上皮细胞无改变。
(二)慢性弥漫性或局灶性增生性肾小球肾炎,多由急生肾炎迁延不愈发展而来。
(三)膜性肾病(MN)(膜性肾小球肾炎membraNOusglomerulonephritis)80%表现为肾病综合征,但有部分表现为慢性肾炎,35岁以后发病多见。
膜性肾小球肾炎(membranousglomerulonephritis)是临床上以大量蛋白尿或肾病综合征为主要表现。病理上以肾小球毛细血管基底膜均匀一致增厚,有弥漫性上皮下免疫复合物沉积为特点,不伴有明显细胞增生的独立性疾病。
A.肾小球轻微病变和微小病变。
B.局灶和(或)节段性肾小球病变:
(1)局灶性肾小球肾炎;
(2)局灶和节段性玻璃样变和硬化。
C.弥漫性肾小球肾炎:
(1)膜性肾小球肾炎(膜性肾病);
(2)增生性肾小球肾炎:a.系膜增生性肾小球肾炎;b.毛细血管内增生性肾小球肾炎;c.系膜毛细血管性肾小球肾炎(膜增生性肾小球肾炎I型及Ⅲ型);d.致密沉积物性肾小球肾炎(膜增生性肾小球肾炎Ⅱ型);e.新月体性(毛细血管外)肾小球肾炎。
D.硬化性肾小球肾炎。
(1)临床特点;①大部分年龄大于40岁,男性多于女性;②30%有镜下血尿,一般无肉眼血尿;③大部分肾功能好,5-10年可出现肾功能损害;④20-35%可自行缓解,60-70%早期MN对激素和细胞毒药物有效。有钉突形成难以缓解。⑤本病极易发生血栓栓塞并发症,肾静脉血栓发生率可高达40-50%。
(2)病理特点:①上皮下免疫复合物沉着;②基底膜增厚与变形膜增殖性肾炎(膜增生性肾炎、系膜毛细血管性肾炎,MPGN):多见于30岁以前的青少年。一般起病急,有前驱感染表现,易与急性肾炎混淆,肾功能进行性减退。
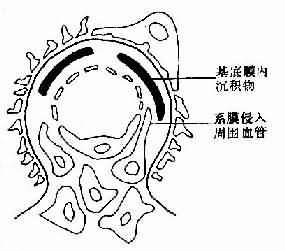
膜增生性肾炎(系膜毛细血管性肾炎,MPGN):
(1)临床特点;①70%有前驱感染史;②几乎所有的患者均有血尿;③肾功能损害、高血压及贫血出现较早;④50-70%病例有血清C3降低。5.膜增生性肾炎(系膜毛细血管性肾炎MPGN):
(2)病理特征:①基底膜增厚;②系膜细胞增生。
局灶节段性肾炎(局灶节段性肾小球硬化FSGS),好发年龄为20-40岁,几乎所有病例都是隐袭发病,临床表现以肾病综合征为主,并常伴有高血压。
局灶节段性肾小球硬化(FSGS):
(1)临床特点;①本病多发生于青少年男性,起病隐匿;②3/4患者有镜下血尿,25%可见肉眼血尿;③常有血压增高;④可发展至肾衰;⑤多数对激素不敏感,25%轻型病例或继发于MCD者经治疗可能获临床缓解。
(2)病理特点:①节段性:一个或几个肾小球硬化,余肾小球正常;②局灶性:一个肾小球部分硬化;③多伴有肾小管萎缩,肾间质纤维化;④可与MCD合并;⑤可与MsPGN合并。据国内统计以系膜增生性肾炎(系膜增生性肾小球肾炎)为最多,其次为局灶性节段性肾小球硬化、膜增生性肾炎、膜性肾病等。隐匿型肾小球肾炎和其它肾炎
隐匿型肾炎类似肾病,多以潜血为主要临床症状;过敏性紫癜性肾炎、红斑狼疮肾炎等均与免疫病理学有关。可见于各种年龄的男、女性。有肉眼血尿者肾功能损害轻微,预后较好。大量蛋白质、高血压及肾功能损害,相对来说预后较差。
慢性肾小球肾炎-诊断思路
1.起病缓慢,病情迁延,时轻时重,肾功能逐步减退,后期可出现贫血、电解质紊乱、血尿素氮、血肌酐升高等情况。
2.有不同程度的蛋白尿、血尿、管型尿、水肿及高血压等表现。
慢性肾小球肾炎
3.病程中可因呼吸道感染等原因诱发急性发作,出现类似急性肾炎的表现。
慢性肾小球肾炎-诊断
典型病例诊断不难,具有蛋白尿、血尿(相差显微镜检多见多形态改变的红细胞)、高血压、水肿、肾功能不全等肾小球肾炎临床表现,病程持续1年以上,除外继发性肾小球肾炎引起者,应考虑本病。
在鉴别诊断上需与慢性肾盂肾炎、慢性肾间质肾炎、狼疮性肾炎,紫癜性肾炎和遗传性肾炎等相鉴别。
诊断中需要注意:1.排除继发性慢性肾小球肾炎。2.明确进展还是非进展性的慢性肾小球肾炎。3.强调行肾活检进一步明确诊断。