-
心动周期 编辑
中文名:心动周期
外文名:cardiaccycle
解释:心脏一次收缩和舒张,构成一
接解释:个机械活动周期
心率增快时收缩期和舒张期均缩短,但以舒张期缩短的比例较大。心室的收缩是推动血流的主要力量,习惯上以心室舒缩的起止作为心动周期的标志,把心室的收缩期叫做收缩期。心室的舒张期叫做舒张期。一个心动周期所经历的时间是由心率决定的。若心率为75次/分钟,则完成一个心动周期经历的时间为0.8s。
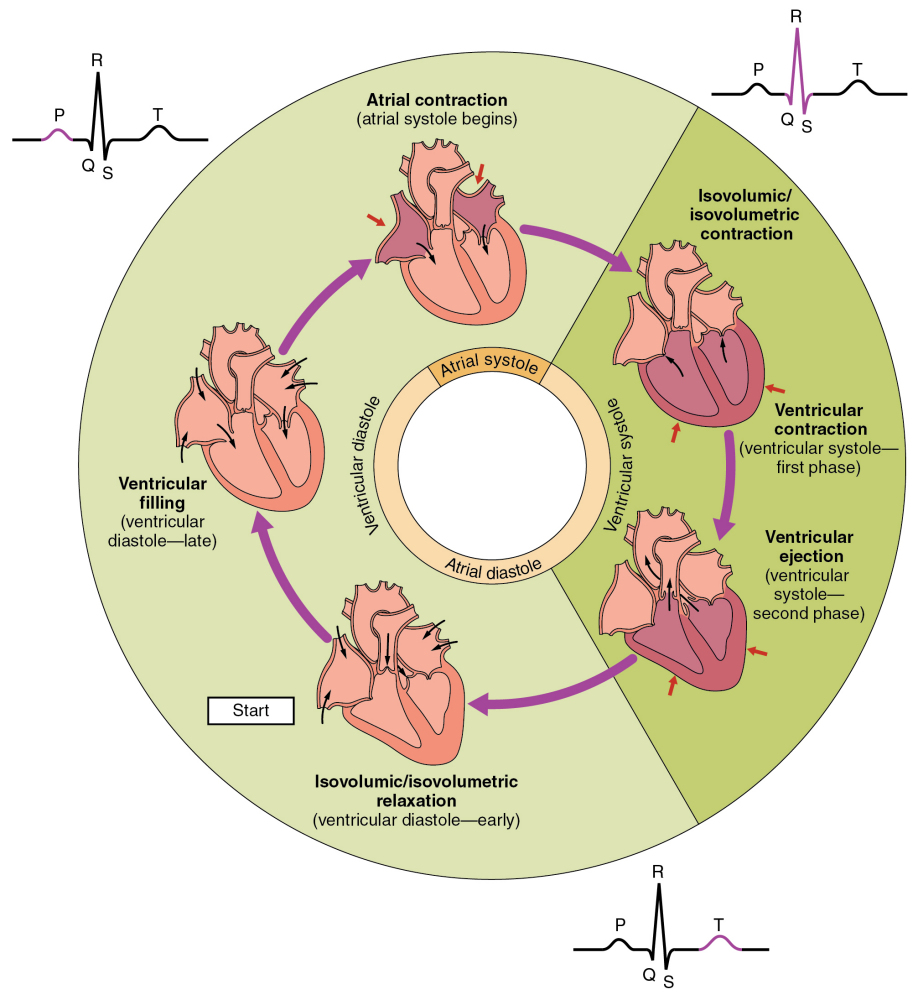 心脏周期
心脏周期
等容收缩期
相当于心电图R波顶峰时心室开始收缩。心室肌的强有力的收缩使心室内压急剧升高。当超过心房内压时,左右心室内血液即分别推动左右房室瓣使其关闭。由于乳头肌与腱索拉紧房室瓣,阻止其向上翻入心房,再加房室交界处环行肌收缩,缩小房室交界处的口径,两者都可避免心室血液倒流心房。这时室内压急剧上升,但在未超过主动脉压(舒张期末约为80毫米汞柱)和肺动脉压(舒张期末约为8~10毫米汞柱)时,半月瓣仍处于关闭状态。在这段短时间内(在人体平均为0.05秒),房室瓣与半月瓣均关闭,心尖到基底部的长度减小,心室变得较圆,心室肌张力增高,而心室容积不变,故称等容收缩期。
快速射血期
心室肌继续收缩,张力增高,心室内压急剧上升,很快超过主动脉压和肺动脉压,两侧半月瓣被冲开,血液射入主动脉和肺动脉并很快达到最大速率。快速射血期末心室压力达到顶峰(左心室约120~130毫米汞柱,右心室约24~25毫米汞柱)。此期平均历时0.09秒,约占心缩期的1/3时间,而射出的血量占每搏输出量的80~85%。
减慢射血期
此期中,心室收缩力量和室内压开始减小,射血速度减慢。此时心室内压略低于主动脉内压(相差几个毫米汞柱),但因心室收缩的总能量(压力能量加动能)仍然高于主动脉中的总能量水平,血液得以继续从心室射出,历时平均0.13秒。然后进入心室舒张期。
舒张前期
心室开始舒张,射血停止,心室内压急速下降。左心室压原已略低于主动脉压,而右心室压迅速降到低于肺动脉压,此时两侧半月瓣迅速关闭,阻止血液倒流入心室。从心室舒张开始到半月瓣关闭这一段时间,称为舒张前期,历时约0.04秒。
等容舒张期
半月瓣关闭时心室内压仍然高于心房内压。房室瓣仍然关闭。当心室内压继续下降到低于心房内压时。房室瓣才开放。从半月瓣关闭到房室瓣开放这段短促时间内,心室内压迅速下降,而心室容积基本保持不变,称为等容舒张期,历时约为0.08秒。
快速充盈期
房室瓣开放后心室容积迅速扩大,这时心室内压更低于心房内压,积聚在心房和大静脉的血液乃迅速冲进心室,历时约为0.11秒。心室内血液约有2/3是在这段时间获得充盈的。
减慢充盈期
(舒张后期) 随着心室血液的快速充盈,静脉内血液经心房回流入心室的速度逐渐减慢,房-室间压差减小,而心室容积进一步增大。这一段时间称为减慢充盈期,历时约为0.19秒。接着心房开始收缩。心房收缩期
在心室舒张期末,心房开始收缩,心房内压升高将残留的血液射入心室,使心室充盈度进一步提高,心室压力也出现一个小的升高。心房的舒张使房内压降低,这有助于房室瓣的关闭,故在心室收缩前房室瓣已有关闭的趋势。至下一次等容收缩开始时,即完成一个心动周期。
由此可见,心室收缩产生强大的心室内压,是心脏向动脉射血的主要动力。心舒张早期室内压的降低,是心室血液充盈的主要原因。如心室停搏或发生纤维性颤动,将使血液循环停止而导致机体死亡;而如心房发生纤维性颤动,这时心房虽不能正常收缩,心室的充盈尚不致受到严重影响。当心率增快至每分钟180次以上时,由于舒张期过分缩短,心室充盈不足,将导致心输出量下降而出现心力衰竭。平时两侧心室内的压力变动相似,但因右室壁较薄,其平均内压仅为左心室的1/5~1/7。
心室每次射血并不会完全将血液排空,约占舒张期末容积40%的血量,仍存留在心室内。心脏每搏输出量与舒张期末容积之比,称为射血分数。正常时大于0.5。存留的血量可看作是一种储备。当心脏收缩力增强时,射血分数增大,而留在心室内的血量减少。在心室做最大力量的射血后,尚存留于心室内的血量,称为残余血量。发生心力衰竭时,残余血量可大于每搏输出量数倍之多。
心动周期中主动脉压的变化 在心室快速射血期,由于射出血液的作用,主动脉压突然上升(约达130毫米汞柱)引起主动脉管壁的扩张。随着减慢射血期,由于射血速度减慢与心室舒张,主动脉压开始下降。在整个心室射血期内,主动脉压高于心室内压的时间约占50%左右。在舒张期内倒流的血液撞击主动脉瓣而返回。动脉压重新又稍有上升,使管壁稍行扩张,这是形成动脉脉搏中降波的原因。舒张期内较高的主动脉压,使得血液在整个心动周期内持续不断地向前流动。
心动周期中心房与颈静脉压的变化 人的左右心房压力分别平均为7(-2~20)与4(-2~14)毫米汞柱。心房收缩时房内压升高,形成A波,随着心房舒张,其压力下降。当心室收缩时,关闭的房室瓣凸入心房,又使房内压升高形成C波(C波亦可缺如)。在心室射血过程中心室容积缩小,房室环向下移动,而心房容积稍增则导致房内压降低(X降波)。以后随着静脉回流心房的血量增加,房内压乃持续地升高而形成V波,直到等容舒张期末为止。此时房室瓣开放,血液迅速进入心室,房内压又下降(Y降波)。右心房的压力曲线与左心房相似,只是波幅略低,V波重叠在静脉压力曲线的呼吸波上。吸气时因胸内负压增加以致大静脉压下降,呼气时则大静脉压升高。心力衰竭患者颈静脉搏动较正常人更明显,即使躯干与水平呈45°甚至90°时,仍可观察到这种搏动。
第一心音 发生在心缩期,标志心室收缩的开始,于心尖搏动处(人胸壁前第五肋间锁骨中线内侧)听得最清楚,波长长,持续时间较长约0.14~0.16秒。可分为3个成分:第一成分来自心缩开始时心室肌的长波机械波,有时听不到;第二成分较响,这与房室瓣关闭和心室内压上升而引起瓣膜叶片的张力变化有关,它常分裂为两个音,叫M1与T1,M1与二尖瓣关闭有关,比T1早发生0.04秒;T1则与三尖瓣的关闭有关。第三成分乃由肺动脉瓣和主动脉瓣开放,心室冲出的血流撞击肺动脉壁与主动脉壁并产生涡流所引起的机械波,在正常时听不到,但在异常情况下可加强。第一心音的响度取决于心室收缩力量和心室收缩开始时的房室瓣位置。心室收缩力越强,第一心音越响;房室瓣张开的程度越大,瓣膜关闭时所造成的机械波越大,第一心音表现越亢进。
第二心音 发生在舒张期,标志心室舒张的开始,波长短,持续时间约0.08~0.10秒在主动脉和肺动脉听诊区(胸前第二肋间胸骨左及右缘)听得最清楚。它因动脉瓣迅速关闭,血流冲击使主动脉和肺动脉壁根部及心室壁机械波所引起;分两个成分:第一成分(A2)由于主动脉瓣关闭所致,第二成分(P2)由于肺动脉瓣关闭所致。这与低压的右心室比高压而有力的左心室射出相同的输出量花费较长的时间有关。但这种关系随呼吸周期而变化,吸气时胸内负压增大,有较多血液回流入右心,使右心室射血时间稍延长,A2与P2间隔加大(0.05秒);呼气时左右心室射血时间的差异减小,A2与P2间隔减小(0.02秒)。主动脉压与肺动脉压增高时第二心音增强。除此两成分外,在心音图上还可区分出在主动脉关闭之前一个更早的成分,可能由心室收缩突然终止、压力迅速下降时室壁机械波动所致,一个更迟的成分,为心房血液流入心室所引起的机械波。
第三心音 正常第三心音为发生在第二心音后约0.08秒,持续0.04秒。它由舒张期血液从心房快速冲入心室时,心室壁或牵引腱索与房室环所引起。心室充盈量大或心室扩大时易于产生。故第三心音多在青年人,特别是在运动时听到,老年人有第三心音多属异常,提示左室充盈压、左房压和肺动脉压明显增高。
第四心音 为舒张晚期,心房a波顶峰后,历时约0.01~0.02秒柔弱音。它与心房收缩所引起的心室快速充盈有关。由于时间上的相近,常与第一音分裂或第一音后出现的喷射音相混淆。大多数正常人可在心音图上记录到微小的第四音,而单凭听诊则很难听到,心房压力增高或心室变大时第四音增强。
瓣膜病变时产生心脏杂音。以多道生理描记器同时描记心电、心音、颈动脉搏曲线,测出收缩间期的有关时限,可作为评价心室功能的一种指标。
心动周期 | 分期 | 经历的时间(秒) |
心室收缩期 | 1. 等容收缩期 | 0.06~0.08 |
2. 快速射血期 | 0.11 | |
3. 减慢射血期 | 0.14 | |
心室舒张期 | 4. 等容舒张期 | 0.06~0.08 |
5. 快速充盈期 | 0.11 | |
6. 减慢充盈期 | 0.19 | |
7. 心房收缩期 | 0.1 |
心脏的收缩和舒张是为了维持血液循环,也就是说,心室一方面将心室里的血液射入血管中,同时又将血管中的血液由血管抽吸回心室(心室充盈),因此,在心室收缩时会出现射血期,因其射血速度是先快后慢,故又分成快速射血期和减慢射血期。同理,在心室舒张时会出现充盈期,因其充盈速度是先快后慢,故又分成快速充盈期和减慢充盈期,在此时还出现了心房的收缩(即心房收缩期)。在心室射血和充盈转换过程中存在一过度时期,在此阶段心室既不射血也不充盈,即心室内的血液量不变,也就是说心室的容积基本不变,故此时根据心室的舒缩状态不一样,将它们又分别命名为等容舒张期和等容收缩期。














