-
人类疱疹病毒 编辑
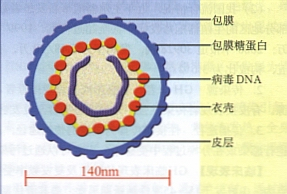
疱疹病毒生物分类归属于疱疹病毒科(HerpesviriDAe),有分α、β、γ三个亚科,分别称之α疱疹病毒、β疱疹病毒和γ疱疹病毒,存在于人和动物体内,与人类感染有关者包括:1)α疱疹病毒(单纯疱疹病毒、 水痘-带状疱疹病毒),其宿主范围广,复制周期短,繁殖速度快,是一类溶细胞性感染的病毒,多潜伏在感觉神经节内;2)β疱疹病毒(巨细胞病毒、人疱疹病毒6型和7型),该亚科病毒的宿主范围窄,在细胞培养中复制缓慢,繁殖周期长,受感染细胞变大形成巨细胞,病毒在淋巴细胞内潜伏感染,也可潜伏于分泌腺、肾脏或其他组织;3) γ疱疹病毒( EB病毒、人疱疹病毒8型),主要感染B淋巴细胞并长期潜伏,大多不引起溶细胞性病变。此外,B型疱疹病毒、simian疱疹病毒也偶尔引起人类疾病。
生物学特性
1.. 血清型:HSV-1和HSV-2。
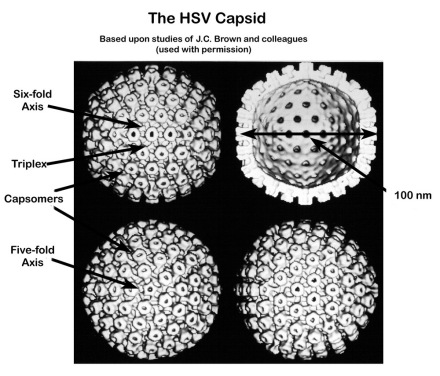
2. 动物模型:小鼠、豚鼠、家兔等,多种原代人胚细胞、二倍体细胞以及动物细胞。HSV感染细胞后很快导致受染细胞的病变,表现为细胞肿大、变圆、折光性增强,可见有核内嗜酸性包含体。HSV的增殖周期短,约需8~16小时
1.流行病学特点:人是HSV唯一的自然宿主,主要通过直接密切接触和性接触传播。病毒可经口腔、呼吸道、生殖道粘膜和破损皮肤等多种途径侵入机体,孕妇生殖道疱疹可在分娩时传染新生儿。HSV的感染十分普遍,呈全球性分布。2.感染类型:
2)潜伏感染与复活感染:HSV-1潜伏于三叉神经节、颈上神经节和迷走神经节,偶可潜伏在S2-3背侧感觉神经根;HSV-2则潜伏感染于骶神经节,当受到刺激时,病毒可被激活并沿神经纤维轴索至末梢,从而进入神经支配的皮肤和黏膜重新增殖,再度引起病理改变,导致局部疱疹的复发。
3.临床症状:初次感染虽多无临床症状,但常转变为潜伏感染。
1)口咽部疱疹:多为HSV-1感染所致,常发生于儿童,仅少数感染者出现临床症状,表现为发热、咽痛、口腔黏膜疱疹和溃疡等。复活感染常发生于口唇皮肤与黏膜交界处,初有疼痛、烧灼感,继后局部出现水疱并破溃形成溃疡,一周左右病愈。
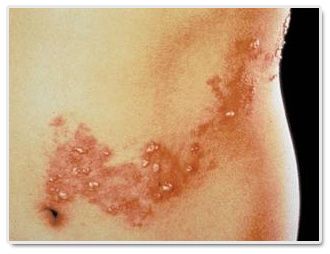
2)生殖器疱疹:多系HSV-2感染所致,多发生在成人。急性感染时临床症状较重,感染部位出现斑疹或丘疹,进而形成水疱、脓疱和溃疡,可伴有发热和淋巴结肿大等临床表现,病程约3周。生殖器疱疹易复发,但症状较轻,甚至无临床表现。此类疾病可通过性接触传播。
3)HSV-2与子宫颈癌的关系密切,其依据为:患过生殖器疱疹的妇女子宫颈癌的发生率高;子宫颈癌患者HSV-2抗体阳性率高;子宫颈癌组织细胞内可检出此型病毒的抗原;细胞培养中的HSV-2核酸可使地鼠细胞向癌细胞转化。
4) 疱疹性角膜结膜炎:两型HSV均可引起,以HSV-1为多见。急性和复活性感染发生在眼部,表现为树枝状角膜炎或角膜溃疡。重者炎症波及结膜基层,导致角膜混浊影响视力。新生儿可在患有HSV-2感染的孕妇分娩时获得感染,发生HSV-2疱疹性结膜角膜炎或新生儿疱疹。5) 皮肤感染与疱疹性甲沟炎:HSV-1皮肤感染发生于皮肤破损者,如湿疹、烧伤或外伤,引起疱疹性湿疹、疱疹性甲沟炎等。疱疹性甲沟炎系手指皮肤破损后,HSV感染手指或指甲部位,出现疼痛性疱疹并形成脓疱,常被误诊为细菌感染。
6) 此外,HSV-1感染尚可感染免疫功能缺陷的个体,其病变可扩散至呼吸道、消化道、肠黏膜等,症状更为严重。HSV-1感染引起的散发性致死性脑炎,病程进展快、病死率高。免疫性强,可以持续多年。
病毒分离培养:水疱液、唾液、脑脊液、眼角膜刮取物、阴道棉试子等标本接种人胚肾、人羊膜或兔肾 等易感细胞,也可接种于鸡胚绒毛尿囊膜和乳鼠或小白鼠脑内。
快速诊断:将宫颈粘膜、皮肤、口腔、角膜等组织细胞涂片后,用特异性抗体作间接免疫荧光或免疫组化染色法检测病毒抗原;Wright-Giemsa染色镜检,如发现核内包涵体及多核巨细胞,可考虑HSV感染。
防治原则
1. 避免与患者接触或给易感人群注射特异性抗体,可减少HSV传播的危险。
2. 由于新生儿感染的危险性高,在某些情况下(如羊膜未破时)可采取剖腹产,以减少新生儿与病损生殖器的接触。
生物学特性
水痘-带状疱疹病毒(variCELLa-zostervirus,VZV)是水痘或带状疱疹的病原体,十分常见,几乎所有人于成年之前即接触过该病毒,90%的病例发生于10岁之前。VZV的生物学性状类似于HSV,该病毒只有一个血清型。可由同一种病毒引起两种不同的病症,在儿童,初次感染引起水痘,而潜伏体内的病毒受到某些刺激后复发则导致带状疱疹,多见于成年人和老年人。人原代细胞仍然是分离培养VZV的最佳选择。
致病性与免疫性
1. 所致疾病:水痘和带状疱疹
2. 流行病学特点:
1)季节性:好发于冬春季节
2)传播途径:呼吸道,也可通过与水痘、疱疹等皮肤损伤部位的接触而传播,可潜伏于脊髓后根神经节。
3)传染源:患者
3. 感染类型与临床特点:
原发感染:儿童多见,水痘的出疹突发,红色皮疹或斑疹首先表现在躯干,然后离心性播散到头部和肢体,继续发展为成串水疱、脓疱,最后结痂。病情一般较轻,但偶可并发间质性肺炎和感染后脑炎。免疫功能缺陷、白血病、肾脏病及使用皮质激素、抗代谢药物的水痘患儿,易发展成为严重的、涉及多器官的VZV感染。成人水痘症状较重且常伴发肺炎。继发感染:老年人、肿瘤患者、接受骨髓移植者等免疫功能低下者,潜伏的病毒易被激活,带状疱疹多见。儿童感染的病毒潜伏在脊髓后根神经节等部位,当机体受到某些刺激,如外伤、发热、受冷、机械压迫、 X线照射时,可诱发VZV的复活引起带状疱疹。一般在躯干,呈单侧性,成串的疱疹水疱集中在单一感觉神经支配皮区,疱液含大量病毒颗粒。
微生物学检查法
标本:疱疹病损基部的涂片、皮肤刮取物、水疱液、活检组织和血清。
分离培养:水疱液接种于人二倍体成纤维细胞
防治原则
在接触传染源72~96小时内,高滴度免疫球蛋白对预防感染或减轻可能发生的临床症状有一定效果,对免疫功能低下的儿童,这种紧急免疫预防的措施尤为必要。一种有效的减毒活疫苗已由日本学者研制成功,并推荐应用于1~12岁健康儿童的预防接种。
生物学特性
EB病毒的核心由172Kb核酸序列组成,应用免疫荧光染色技术研究转化细胞表达的病毒抗原显示,EBV抗原包括两组
1.病毒潜伏感染时表达的抗原:EBV核抗原(EBNA):存在于核内,出现在病毒核酸指导下的蛋白合成之前,这类抗原的存在表明有EBV 基因组。潜伏感染膜蛋白(LMP),
2.病毒增殖性感染相关的抗原:
EBV早期抗原(EA):病毒增殖早期诱导的非结构蛋白,它标志着病毒增殖活跃和感染细胞进入溶解性周期
EBV衣壳抗原(VCA):病毒增殖后期合成的结构蛋白,与病毒DNA组成核衣壳
EBV(MA):是病毒的中和性抗原,存在于病毒感染的转化细胞表面,能诱导产生中和抗体。
致病性与免疫性
1.所致疾病:
1)传染性单核细胞增多症:是一种急性淋巴组织增生性疾病。多系青春期初次感染EBV后发病。典型症状为发热、咽炎和颈淋巴结肿大。随着疾病的发展,病毒可播散至其他淋巴结;可导致肝、脾肿大,肝功能异。
2)非洲 Burkitt淋巴瘤和EBV相关性淋巴瘤:洲Burkitt淋巴瘤多见于5~12岁儿童,在中非新几内亚和美洲温热带地区呈地方性流行。好发部位为颜面、腭部。
3) 鼻咽癌:我国南方及东南亚是鼻咽癌高发区,多发生于40岁以上中老年人。
2.病毒感染类型:
增殖性感染:EBV在受感染的B细胞内,其基因组在少部分宿主细胞内得以复制和完全表达,随着子代病毒的形成和释放,宿主细胞溶解死亡。
非增殖性感染:
1)潜伏感染:在EBV感染的B细胞中,病毒的基因组不能完全表达而于感染早期即处潜伏状态,不能表达病毒的结构蛋白和其他晚期蛋白。
2)恶性转化:系指少数EBV感染的B细胞在不断分裂增殖的过程中,因受某些因素的影响而发生染色体异常改变,转变为肿瘤细胞。
病毒的分离培养:采用唾液、咽漱液、外周血细胞和肿瘤组织等作为标本,接种人新鲜的B细胞或脐带血淋巴细胞
病毒抗原及核酸检测:多采用免疫荧光法。核酸杂交和PCR或RT-PCR是临床常用的微生物基因诊断方法,分别可测定病变组织内的病毒核酸和病毒基因转录产物,PCR法比核酸杂交更具敏感性。
血清学诊断包括特异与非特异性抗体检测两类:
1)特异性抗体的检测:用免疫荧光法或免疫酶法检测病毒VCA-IgA抗体或EA-IgA抗体,滴度≥1:5~1:10或滴度持续上升者,对鼻咽癌有辅助诊断意义。
2)非特异性抗体的检测:即应用嗜异凝集试验检测患者血清中的嗜异性抗体,以作为传染性单核细胞增多症的辅助诊断。
防治原则
1)95%的传染性单核细胞增多症患者均能恢复,仅少数病人可发生脾破裂,为此应限制急性期时作剧烈运动。
2) EBV可通过人与人的直接接触而传播。应用病毒特异性抗原作主动免疫,有可能预防Burkitt淋巴瘤和鼻咽癌的发生,这一方法正处探索阶段。
生物学特性
CMV具有典型的疱疹病毒形态与结构,被感染的细胞肿大,并有巨大的核内包涵体。人巨细胞病毒(HCMV)只能感染人,在人成纤维细胞中增殖。病毒在细胞培养中增殖缓慢,初次分离培养需30~40天才出现CPE,其特点是细胞肿大变园,核变大,核内出现周围绕有一轮“晕”的大型嗜酸性包涵体。已观察到CMV抗原的变异性,但并无重要的临床意义。
致病性与免疫性
1.所致疾病:巨细胞包涵体病
2.流行特征:人是CMV的唯一宿主,感染非常普遍,初次感染多在2岁以下,大多呈隐性或潜伏感染,但在一定条件下侵袭多个器官和系统产生严重疾病。
3.感染类型:
先天性感染:初次感染的母体可通过胎盘传染胎儿,患儿可发生黄疸,肝脾肿大,血小板减少性紫癜及溶血性贫血,脉络膜视网膜炎和肝炎等,少数严重者造成早产、流产、死产或生后死亡。存活儿童常智力低下,神经肌肉运动障碍,耳聋和脉络视网膜炎等。
围生期感染:分娩时胎儿可经产道感染,多数症状轻微或无临床症状,偶有轻微呼吸障碍或肝功能损伤。CMV还可通过哺乳传播给婴儿,此类产后感染通常也是良性的。
新生儿后感染:儿童和成人的CMV感染多是无症状的。在成人可引起单核细胞增生样综合征;在免疫功能缺陷患者,潜伏的病毒可以复活并导致非常严重的感染
4.细胞转化与可能的致癌作用:CMV和其他疱疹病毒一样,能使细胞转化,具有潜在的致癌作用。
微生物学检查法
1)病毒分离培养:用人成纤维细胞分离培养,但通常需要3~14天方可观察到CPE,一般需观察28天,病变组织标本涂片的常规 HE染色,也可直接观察CPE和核内嗜碱性包含体。
2)抗原检测:应用特异性抗体作免疫荧光,直接检测白细胞、活检组织、组织切片、支气管肺泡洗液等临床标本中的CMV抗原。
3)病毒核酸检测:应用PCR与核酸杂交等方法,可快速、敏感地检测CMV特异性的DNA片段。
4)抗体检测:特异性IgG类抗体需测双份血清以作临床诊断,同时了解人群感染状况;IgM抗体只需检测单份血清以确定活动性CMV感染。
防治原则
1) 在输血或器官移植时,应避免CMV传播。
2) 人抗CMV免疫球蛋白已应用于改善肝、肾移植相关的CMV感染症状。
3) 避孕套的使用可以减少CMV性接触性传播。
CMV 疫苗正处在临床试验评价阶段。
与人类感染相关的疱疹病毒还包括人类疱疹病毒6型、7型和8型。
人疱疹病毒6型
(一)生物学特性:HHV-6具有不同于其他疱疹病毒的血清学和遗传学特征,其基因组DNA约为160~170Kb,mol%G+C为43%~44%。根据其抗原性的不同可有A和B两个型别之分,即HHV-6A和HHV-6B,两型HHV-6的遗传性相近,但其流行病学和临床特性不同。HHV-6A的致病性尚不十分清楚,而HHV-6B是引起儿童疱疹和其他疾病的主要因素。
(二)致病性与免疫性人疱疹病毒6型在人群中的感染十分普遍。健康带毒者是主要的传染源,经唾液传播,垂直传播也时有发生。HHV-6原发感染后多无症状,少数可引起幼儿丘疹或婴儿玫瑰疹。常急性发病,先有高热(39℃数天)和上呼吸道感染症状,退热后颈部和躯干出现淡红色斑丘疹。此外,感染可导致中枢神经系统症状,包括癫痫、脑膜炎和大脑炎等。HHV-6很少引起成人原发感染。
HHV-6感染也是引起器官移植受者发热的原因之一,在脊髓移植等免疫功能低下的病人,体内潜伏的HHV-6常可被激活而发展为持续的急性感染。淋巴增殖性疾病、自身免疫病和免疫缺陷病人均是HHV-6的易感宿主,随着器官移植的发展和艾滋病病人的增多,HHV-6感染日益受到人们的关注。
(三)微生物学检查法
病毒分离,细胞肿大变园呈“气球样”表明有病毒存在,荧光抗体染色有助于进一步鉴定病毒。也可用原位杂交和PCR技术检测受感染细胞中的病毒DNA,或用血清学方法测定病毒特异性IgM和IgG类抗体。
诊断HHV-6感染主要基于以下几个方面:①患儿发热数天且热退后出现丘疹。②能通过细胞培养分离到病毒,但需时较长,约10~30天,也可能获得阴性结果。③应用直接免疫荧光法检测到特异性IgM或IgG类抗体。④血液或唾液作PCR,检测到HHV-6的DNA。⑤脑脊液PCR测定HHV-6核酸阳性,可诊断脑膜炎患者。
(四)防治原则
体外研究表明,HHV-6对ganciclovir和foscarnet敏感,而对无环鸟苷的敏感性低,但均未获得临床应用数据。迄今为止,尚无有效的预防措施,亦未研制出有应用价值的疫苗。
人疱疹病毒7型
它不同于所有已知的人类疱疹病毒,尽管其与HHV-6的同源性很小,但与其他疱疹病毒相比两者的关系最为密切。血清流行病学调查表明,HHV-7是一种普遍存在的人类疱疹病毒,HHV-7主要潜伏在外周血单核细胞和唾液腺中,人与人的密切接触可传播该病毒,唾液传播是其主要途径。
该病毒的分离培养条件与HHV-6相似
与HHV-6一样,尚无有效的预防和治疗措施。
人疱疹病毒8型
人疱疹病毒8型(HumanHerpesVirusTyps8,HHV-8)为双链DNA(165kb),主要存在于艾滋病卡波济肉瘤组织和艾滋病患者淋巴瘤组织中。HHV-8与卡波济肉瘤的发生、血管淋巴细胞增生性疾病及一些增生性皮肤疾病的发病有关。
HHV-8可通过性交传播,在发达国家发现于同性恋男性,而在发展中国家男性、女性均有发现。由于病毒可在B淋巴细胞中复制,故能通过输入污染的血细胞传播,而血浆则无传播病毒的作用。尽管HHV-8感染B细胞,但患者并无免疫功能障碍。
感染HHV-8的临床诊断,可通过血液中HHV-8抗体的测定、末梢血细胞中(主要是B细胞)HHV-8序列测定、卡波济肉瘤组织中病毒及其基因的检测等。已有应用免疫荧光ELISA、免疫印迹等方法检测血清抗原、抗体的报道。血清学方法的敏感性高于病毒序列测定。